多囊卵巢综合症
WHEC实践公报和临床医疗服务管理的准则。 教育的拨款 , 由妇女健康和教育中心号巡逻艇(WHEC)。
多囊卵巢综合征(PCOS)是一种原因不明的慢性无排卵状态的条件。 1935年,斯坦因和利文撒尔首先介绍了一个复杂的症状与排卵有关。接受一个奇异的临床导致相当僵硬的办法,多年来这个问题实体综合症。只有那些符合谁的妇女的月经稀了,多毛的历史,与肥胖的和扩大多囊卵巢示范在一起。这是更为有用的临床避免人名名词的使用,甚至长期多囊卵巢综合症或疾病。这是更好地考虑持续无排卵之一,其病因和临床表现频谱这个问题。最近的研究结果表明多囊卵巢综合征(PCOS)拥有大量代谢的后遗症,包括风险的糖尿病和心血管疾病的可能,而主要应侧重于治疗代谢后遗症。它的病因仍然不明,治疗主要症状为基础和经验。
本文件的目的是加强对诊断和多囊卵巢综合征(PCOS)的临床管理的最佳证据的理解。有一个问题困扰多年的妇产科内分泌是什么导致多囊卵巢。多囊卵巢的特征时,就会出现一个无排卵状态的任何持续的时间长度。无论是超声诊断或在任何一点的时间由传统的临床和生化指标,具有代表性的排卵妇女节将显示,约75%将有多囊卵巢。多囊卵巢综合征治疗的品种也是在本章中讨论和医疗服务提供者必须了解的无排卵的临床影响,并应采取适当的管理人员。
病因:
任何基因或特定环境物质,已被确定为导致多囊卵巢综合征。选择性胰岛素抵抗可能是核心的综合症病因:骨骼肌的深刻性,以及(下丘脑,肾上腺和卵巢)仍然对胰岛素敏感性的影响,其他组织。多囊卵巢被认为是一个功能紊乱的结果,而不是一个具体的中央或地方缺陷。在对比的是,在正常的波动周期,一个"稳定状态的促性腺激素及性类固醇"激素水平的特点,将可描绘协会持续无排卵。这种稳定状态只是相对的,是被夸大了这里目前这个临床问题的概念。胰岛素代偿性增加,可能导致性激素结合球蛋白(SHBG)的水平降低,并作为营养刺激生产的雄激素肾上腺和卵巢(1)。肥胖可能有三种改动相关干扰其正常排卵,体重减轻提高三个:增加雌激素的雄激素向周边芳构化;减少各级性激素结合球蛋白(SHBG)在自由雌二醇和睾酮水平的提高产生;增加胰岛素水平,能刺激卵巢雄激素的间质组织生产。
定义和诊断标准:
虽然没有普遍接受的多囊卵巢综合征,成立于1990年由美国国立卫生研究院它定义为高雄激素血症的诊断标准,并在例慢性无排卵的定义中(如成人型先天性肾上腺皮质增生症,高泌乳素血症,雄激素分泌和次要原因肿瘤)被排除在外。胰岛素抵抗已经注意到一直在不明原因hyperandrogenic许多妇女慢性无排卵,但不包括的诊断标准。妇女声像不明原因hyperandrogenic慢性无排卵经常出现显示卵巢多囊,但是,多囊卵巢是一种非特异性的发现,也经常在妇女没有注意到,内分泌或代谢异常。 Hyperandrogenic慢性无排卵发生在约4-6%的妇女,在对多毛症患病率无显着差异或高架循环白人和黑人之间的妇女(2)雄激素水平。
在育龄妇女多囊卵巢综合征发病率约为5%,从而使其成为最常见的生殖疾病之一。家中有排卵功能障碍,约70%的妇女有多囊卵巢综合征。在最大的临床试验的多囊卵巢综合征,50-60前瞻性具有hyperandrogenic慢性无排卵确定的400名妇女%是妇女的日期,并没有多毛症的证据。不过,并非所有多毛症的妇女将有雄激素过多,并非所有的雄激素过量会有多毛症的妇女。高雄激素可以建立在临床研究结果的基础上(例如,多毛或痤疮)或激素的测量或两者兼而有之。多囊卵巢通常扩大,是由珍珠白色胶囊,平稳的特点。卵巢的特点反映了这一功能障碍是:面积增加一倍,使平均量增加2.8倍,在相同数量的原始卵泡存在,但越来越多的闭锁卵泡(截至卵泡第二阶段)的数目增加了一倍。每一个可能包含20-100卵巢囊性卵泡。该白膜(最外层)厚度增加50%。三分之一增加皮质基质厚度5倍皮质间质增加是说。基质的增加是由于这两个卵泡内膜细胞增生,并增加了后形成的过度卵泡发育和闭锁。有4倍以上卵巢门区细胞巢(增生)。
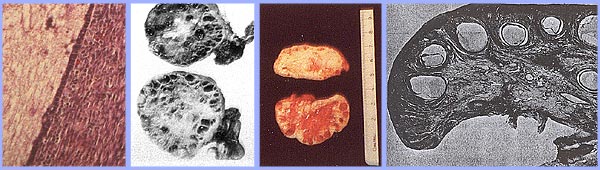
多囊卵巢胶囊的增厚和突出的包膜囊肿。注意黄体或语料库albicantia由于缺乏无排卵。
临床表现和诊断:
与目前常用的妇女多囊卵巢综合征不孕或月经紊乱。此外,多囊卵巢综合征的妇女似乎在妊娠并发症的风险增加,包括糖尿病和妊娠期高血压疾病,这些并发症的风险,是进一步(3)多胎妊娠加剧。性激素结合球蛋白慢性无排卵,肥胖,高胰岛素血症,降低水平都与子宫内膜癌。胰岛素抵抗及其相关的条件,如黑棘皮病,心脂肪分布,肥胖,与肥胖有关的睡眠紊乱,都是多囊卵巢综合征普遍。反过来,长期代谢后遗症,如类型,所有这些风险因素II型糖尿病和心血管疾病。体检应包括对秃顶,痤疮,clitoromegaly评价和体毛的分布,以及盆腔检查卵巢寻找扩大。建议对多囊卵巢综合征的诊断评价是:血压;身体质量指数(BMI)(体重公斤在平方米除以身高)(kg/m2),体重指数= 25-30超重,"30 =肥胖,腰臀比例确定体脂分布,值"0.72 =异常,对高雄激素血症或胰岛素抵抗,红斑存在,如痤疮,多毛,雄激素性脱发,黑棘皮病。
实验室测试文件高雄激素(总睾酮和/或生物利用或游离睾酮)和高雄激素排除其他原因-促甲状腺激素水平(甲状腺功能);催乳素水平(血症); 17 Hydroxyprogestrone(非经典先天性肾上腺皮质增生致21 -羟化酶缺陷症):随机正常水平"4纳克/毫升或早上空腹水平"2纳克/毫升。由于柯兴氏综合征是非常罕见(1 1,000,000)和筛检不是100%敏感或具体的,库欣与hyperandrogenic慢性无排卵的妇女综合症例行检查是没有说明。那些谁也协调现有的标志库欣综合征,包括月亮脸,水牛背,腹部皮纹,向心力脂肪分布,或高血压,应接受检查,(4)。评价代谢异常:2小时口服葡萄糖耐量试验(空腹血糖"110毫克/分升=正常; 110-125毫克/分升=受损;"126毫克/分升= II型糖尿病)的75克葡萄糖后摄入和然后2小时血糖水平("140毫克/分升=正常糖耐量,140-199毫克/分升=糖耐量受损,"200毫克/分升= II型糖尿病)。空腹血脂及脂蛋白水平(总胆固醇,高密度脂蛋白,甘油三酯)也应考虑。其他可选的测试需要考虑的:促性腺激素测定数据来确定闭经的原因,年轻女性空腹,与胰岛素抵抗和高雄激素,或那些正在排卵严重红斑的胰岛素水平。 24与多囊卵巢综合征的症状或库欣综合征迟发性柱头小时尿游离皮质醇尿检是有益的。
雄激素分泌的卵巢或肾上腺肿瘤总是伴随着流通的雄激素水平升高。但是,没有绝对的水平,是肿瘤pathognomic,正如没有最低雄激素水平,排除了肿瘤。去氢表雄酮水平的评价可能是有益的快速男性化的案件(由于肾上腺原产地标记),但其共同的多毛症在评估工具是一个疑问。妇女与PCOS患者催乳素水平轻度升高是常见的。阿泌乳素的分泌大量的催乳素,这可能刺激卵巢激素的生产,但这是一个hyperandrogenic慢性无排卵(5)极为罕见的原因。评估促甲状腺激素也是有用给予千变万化表现及甲状腺疾病的频率妇女血清。
超声基准评价和形态学检查卵巢排卵前诱导或男性化或快速转换为雄激素过剩状态情况下是非常有益的。
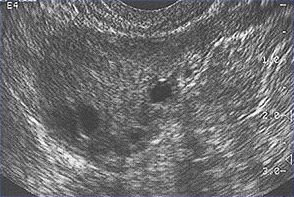
此图片显示在一个普通女性排卵周期卵泡
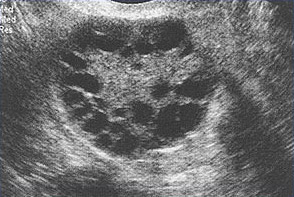
多个小卵泡显示在这里与多囊卵巢综合征的女人。
管理:
持续无排卵的临床后果是:功能失调性子宫出血,闭经,不孕,多毛,痤疮,增加子宫内膜癌和乳腺癌的风险可能,增加罹患心血管疾病的风险;和糖尿病的风险增加。
多囊卵巢疾病与功能失调性子宫出血(PCOS)的不试图设想:
- 与其他口服避孕药-它已被监管主体月经周期。他们提供通过各种机制,包括垂体促黄体激素分泌,抑制卵巢抑制雄激素分泌的利益,增加循环性激素结合球蛋白。 "最好"与PCOS患者口服避孕药的妇女不知道。口服避孕药也与在子宫内膜癌的风险明显减少有关,但在妇女与多囊卵巢综合征的影响程度尚不清楚(6)。
- 孕激素-无论车厂及间歇性口腔醋酸甲羟孕酮(10毫克10天),已被证明抑制垂体促性腺激素和循环例PCOS妇女雄激素。甲孕酮的使用已与在妇女性激素结合球蛋白与多囊卵巢综合征的跌幅。孕激素口服避孕药不仅是对子宫内膜保护替代,但他们有一个突破性出血发生率高有关。
- 胰岛素增敏剂-这些代理人:双胍类(二甲双胍),噻唑(曲格列吡格列酮和罗格列酮)和实验胰岛素增敏剂药物如D称为奇罗肌醇。他们不增加胰岛素的分泌一样,磺脲类,故很少有低血糖,为那些谁是空腹糖耐量正常的风险相关时(如与PCOS患者大部分是妇女)。有阶级差别,例如,双胍类往往会减少重量和噻唑增加重量。这是难以分开的改善从降低血清雄激素的胰岛素敏感性的影响,因为任何"纯粹"的胰岛素敏感性的改善可以增加性激素结合球蛋白,从而减少生物利用雄激素(7)。的代理人没有注意到,目前美国食品和药物管理局(FDA)批准用于治疗多囊卵巢综合征。尽管取得了令人鼓舞的初步结果,曲格列被排除在世界因肝广阔的市场。
多囊卵巢综合征(PCOS)不孕:
没有任何证据为基础的模式,引导妇女排卵方法的初期和随后的多囊卵巢综合征的选择。治疗首先应经常锻炼和体重控制方案,然后进行必要的其他方法。最常用的药物诱导排卵的:
- 克罗米芬-这个传统上一直是第一线的排卵治疗剂。高达80%,或与多囊卵巢综合征女性排卵回应氯米芬治疗,其中50%的妇女会怀孕。其中一半的妇女将要谁使用氯米芬受孕会等与50毫克的剂量开始,另外20%将与100等,每天毫克剂量。大多数发生在怀孕前6个排卵周期。增加治疗的时间增加了很少的怀孕率。替代克罗米芬治疗方案已经制定,其中包括延长在行政和地塞米松加入时间。与克罗米芬地塞米松辅助治疗已被证实会增加妇女与去氢表雄酮水平较高的PCOS患者排卵率("2000纳克/毫升)(8)。
- 促性腺激素-它们经常被用来诱导多囊卵巢综合征妇女排卵治疗对他们来说并没有排卵。低剂量促性腺激素治疗提供了monofollicular更高的发展速度(大约50%或更高的卵巢过度刺激综合征(20-25%),显着降低风险)会导致周期取消或更严重的后遗症,(9)。
- 二甲双胍-胰岛素增敏剂表明,它提高妇女排卵频率多囊卵巢综合征。最常用的剂量是每天1500毫克,而最近的研究,采用分次每天2000毫克。二甲双胍也已被成功地用来作为一个既克罗米芬和促性腺激素辅助剂。二甲双胍带有小乳酸性酸中毒的危险,在妇女中最常见的难以控制糖尿病和肾功能损害。胃肠道症状(腹泻,恶心,呕吐,腹胀,胀气,和厌食)是最常见的不良反应,并可由开始的一个小剂量,逐步增加剂量或使用缓释版本现在在可用减轻美国。二甲双胍没有已知的人类致畸危险或致命性的人类胚胎,并在怀孕期间出现安全。一些医生主张怀孕早期的使用,以减少流产率,但对这种说法的文件很糟糕(10)。
- 噻唑-他们是过氧化物酶体增殖活化受体(激活受体- Y)的激动剂,是经过深思熟虑后的受体机制,提高胰岛素的敏感性。它有效地改善排卵和多毛症。这些好处似乎是通过介导的胰岛素和游离睾酮水平下降而减少(在SHGB相应增加)。
卵巢打孔:在腹腔镜激光或作为分初级处理与无排卵和多囊卵巢综合征是育龄妇女电疗未定卵巢钻探的价值。既不是激光打孔或电疗有任何明显的优势,并没有足够的证据显示,在排卵或怀孕率的差别时,钻探与促性腺激素作为女性谁不响应二级处理氯米芬治疗。多胞胎率减少了谁的妇女怀孕后腹腔镜钻探。在某些情况下,卵巢打孔的生育利益可能是暂时的,不会出现钻探改善妇女与PCOS患者代谢异常(11)。
按分步妇女促排卵方法与多囊卵巢综合征:
最少的资源密集型的措施,建议在议定书的早期步骤,而资源最密集的干预治疗后(12)储备;
第1步:如果体重指数大于30高,建议体重至少10%的体重损失。
第2步:规定克罗米芬诱导排卵。
步骤3:如果去氢表雄酮高于2微克/毫升,考虑将与糖皮质激素诱发排卵排卵。
第4步:如果排卵不会导致排卵,考虑加二甲双胍联合克罗米芬。
第5步:启动低剂量卵泡刺激素注射。
第6步:启动低剂量卵泡刺激素注射加二甲双胍。
第7步:考虑腹腔镜卵巢手术(钻探)或体外受精(IVF)的。
多囊卵巢和子宫肌瘤:
关于在妇女子宫动脉血流缺乏对PCOS的不利影响"与下降hyperandrogenization走向与多囊卵巢综合征老年妇女更经常的报告周期35岁的趋势相符。它也可以是这种改善卵巢功能血流动力学生物化学和反思这一年龄组。此外,大家都知道,多囊卵巢综合征患者在减少比正常卵巢的子宫肌瘤的许多研究没有先前公布。这一发现与研究,涉及21-69岁的非洲利用招募患者(13)美国妇女后问卷。的差异可能反映了两种不同的年龄组范围和两项研究使用的方法。之间的PCOS患者和肌瘤的年龄与妇女肌瘤显着的关联,在本研究多囊卵巢综合征缺乏存在负相关关系提出了在这方面的多囊卵巢综合征的保护作用。这可能是女性低,子宫血流灌注与多囊卵巢综合征,如在本研究和其他研究,在降低开发肌瘤的机会,一个重要的因素。同样,即使在与多囊卵巢综合征的妇女hyperadrogenic趋势定期的月经周期可能已对子宫肌肉的保护作用,通常作为肌瘤中长大的雌激素环境中更容易。本研究(14)表明,PCOS患者不太可能有子宫肌瘤。对多囊卵巢综合征的妇女子宫血流量正常月经周期的不利影响血液动力学方面增加了对内分泌异常的患者曾在类似组织报告。病人的年龄和奇偶调制的子宫动脉血流的PCOS患者和肌瘤的影响。因此,任何有关发言子宫血流量的存在或多囊卵巢综合征或肌瘤的情况下应该考虑到这两个因素。
肥胖与多囊卵巢综合征的妇女,不减肥,改善卵巢功能?
肥胖大大地促进了妇女的生殖和代谢异常与多囊卵巢综合征。多项研究表明,减肥能改善循环雄激素水平降低,并造成月经自发恢复对多囊卵巢综合征内分泌综合征的基本方面。体重减少了与提高怀孕率,降低多毛症,以及血糖和血脂水平的改善。研究使用如奥利司他药理减肥剂,和脂质吸收肠道抑制剂,与西布曲明和厌食剂的妇女,多囊卵巢综合征表现出在卵巢功能(15)类似的改进。病态肥胖与多囊卵巢综合征的妇女接受绕过谁靠近她们的生殖和代谢异常正常化手术的经验。这些变化,已报告有重量,少损失5%的重量初步。在游离睾酮水平的下降后,体重减轻可能主要是通过性激素结合球蛋白(16)介导的增加。重量与体重正常的妇女多囊卵巢损失的影响目前还不清楚。
摘要:
多囊卵巢综合征是指在其他hyperandrogenic失调的情况下,如雄激素,存在的月经稀发或闭经及高雄激素分泌肾上腺肿瘤或增生非经典。对高雄激素血症的临床证据包括多毛和痤疮。实验室的高雄激素升高的证据包括总,生物利用,或游离睾酮浓度。血清硫酸脱氢表雄酮(去氢表雄酮)或雄烯二酮水平又是高雄激素血症的证据。对"多囊性卵巢的形态学特征"于盆腔超声表现是不是为PCOS的诊断必不可少的,但支持诊断。在与多囊卵巢综合征的妇女,许多疗法可用于治疗无排卵不孕症,包括体重减轻,克罗米,克罗米加二甲双胍,克罗米芬加上糖皮质激素,促性腺激素注射,卵巢手术,体外授精,胚胎移植(IVF - ET)的。
多囊卵巢综合征所有妇女应接受检查,以2小时血糖水平后,75空腹血糖挑战葡萄糖耐受。干预措施,提高胰岛素敏感性,包括体重下降,二甲双胍的使用和噻唑的使用,都是在改善妇女的排卵频率多囊卵巢综合征有用。对克罗米芬的使用恰当的,因为它有效地导致怀孕的妇女多囊卵巢综合征。改进胰岛素敏感性的重量损失或使用胰岛素增敏剂,可媲美改善糖尿病和心血管疾病的妇女与账项支付许多危险因素。当使用促性腺激素诱导,低剂量的治疗建议,因为它提供了一个高monofollicular发展和妇女与PCOS卵巢过度刺激的危险率大大降低。的利益和妇女的排卵诱导手术治疗多囊卵巢综合征的作用是不确定的。最好的或初始治疗多毛症,排卵,或长期预防妇女与多囊卵巢综合征代谢后遗症是未知的。这些条件都可能受益于改变生活方式。
参考文献:
- Azziz R, Ehrmann D, Legro RS et al. Troglitazone improves ovulation and hirsutism in the polycystic ovary syndrome: a multicenter, double blind, placebo-controlled trial. J Clin Endocrinol Metab 2001;86:1626-1632. (Level I)
- ACOG Practice Bulletin. Polycystic ovary syndrome. Number 108, October 2009
- Chang RJ. A practical approach to the diagnosis of polycystic ovary syndrome. Am J Obstet Gynecol 2004;191:713-717
- Park JK, Loucks TL, Berga SL. Polycystic ovary syndrome. In: Falcone T, Hurd WW eds. Clinical reproductive medicine and surgery. New York: Elsevier; 2007. p. 217-232
- Kolodziejczyk B, Duleba AJ, Spaczynski RZ et al. Metformin therapy decreases hyperandrogenism and hyperinsulinemia in women with polycystic ovary syndrome. Fertil Steril 2000;73:1149-1154
- Thessaloniki ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group. Consensus on infertility treatment related to polycystic ovary syndrome. Fertil Steril 2008;89:505-522
- Chang PL, Lindheim SR, Lowre C et al. Normal ovulatory women with polycystic ovaries have hyperadrogenic pituitary-ovarian responses to gonadotropin-releasing hormone agonist testing. J Clin Endocrinol Metab 2000;85:995-1000
- Glueck CJ, Philips H, Cameron D et al. Continuing metformin throughout pregnancy in women with polycystic ovary syndrome appears to safely reduce first-trimester spontaneous abortion: a pilot study. Fertil Steril 2001;75:46-52 (Level III)
- Farquhar CM, Willamson K, Gudex G et al. A randomized controlled trial of laparoscopic ovarian diathermy versus gonadotropins therapy for women with clomiphene citrate-resistant polycystic ovary syndrome. Fertil Steril 2002;78:404-411. (Level I)
- La Marca A, Artensio AC, Stabile G et al. Metformin treatment of PCOS during adolescence and the reproductive period. Eur J Obstet Gynecol Reprod Biol 2005;121:3-7
- Zain MM, Jamaluddin R, Ibrahim A et al. Comparison of clomiphene citrate, metformin, or the combination of both for first-line ovulation induction, achievement of pregnancy, and live birth in Asian women with polycystic ovary syndrome: a randomized controlled trial. Fertil Steril 2009;91:514-521. (Level I)
- Nestler JE. Metformin for the treatment of the polycystic ovary syndrome. N Engl J Med 2008;358:47-54
- Wise L, Palmer J, Stewart E et al. Polycystic ovary syndrome and risk of uterine leiomyomata. Fertil Steril 2007;87:1108-1118
- Abdel-Gadir A, Oyawoye OO, Chander BP. Coexistence of polycystic ovaries and fibroids and their combined effect on the uterine artery blood flow in relation to age and parity. J Reprod Med 2009;54:347-352
- Lindholm A, Bixo M, Bjorn I et al. Effect of sibutramine on weight reduction in women with polycystic ovary syndrome: a randomized, double-blind, placebo-controlled trial. Fertil Steril 2008;89:1221-1228. (Level I)
- ACOG Practice Bulletin. Polycystic ovary syndrome. Number 108, October 2009. Obstet Gynecol 2009;114:936-949
发布时间: 19 November 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


