Investigación del ultrasonido de los defectos de los nervios del tubo
Boletín de la práctica de WHEC y pautas clínicas de la gerencia para los abastecedores del healthcare. La concesión educativa proporcionó por Health de Women's y el centro de la educación (WHEC).
El predominio de anomalías congénitas del sistema nervioso central varía en diversos estudios epidemiológicos, sobre todo como consecuencia del tipo de averiguación y de la longitud de la continuación. El papel clínico de la biometría sonographic del cranium fetal es establecido. El diámetro de Biparietal, la circunferencia principal, y el diámetro cerebeloso transversal se utilizan actualmente para determinar edad del gestational y crecimiento fetal e identificar anormalidades craneales (véase la carta abajo). El equipo de alta resolución moderno del ultrasonido rinde un potencial único en la evaluación de la anatomía normal y anormal del eje de los nervios fetal que comienza en los primeros tiempos muy del desarrollo. La tecnología del ultrasonido ha mejorado notable desde que la investigación maternal de la alfa-fetoprotein del suero (MSAFP) fue adoptada. Los centros con maestría especial en ultrasonography obstétrico divulgan sensibilidad y especificidad excelentes en la detección de los defectos de los nervios fetales del tubo (NTDs). En la mano de operadores experimentados, el ultrasonography solamente tiene la sensibilidad del hasta 97% y especificidad 100% en la diagnosis de NTDs (1). En manos menos experimentadas, sin embargo, el ultrasonography es solamente una prueba de investigación que puede tener una alta tarifa falso-negativa. Para aprovecharse de ambos tipos de prueba y para reducir al mínimo riesgo, muchos centros ahora ofrecen examinaciones especializadas del ultrasonido inicialmente a todas las mujeres de riesgo elevado, y realizan amniocenteses solamente en un subconjunto de pacientes.
El propósito de este documento es discutir el papel del ultrasonido en identificar los defectos de los nervios del tubo (NTDs). La anencefalia y spina bífidos abarcan a mayoría de defectos de los nervios del tubo. En los 20 años más desde que la alfa-fetoprotein maternal del suero (MSAFP) fue recomendada en Estados Unidos para la población en general, cambios significativos en el uso del ultrasonido y una comprensión mejor de los factores que colocan a mujer en el riesgo creciente de llevar a un niño con spina bífido (y así a un candidato al diagnóstico que prueba y que no defiende) han cambiado la utilidad de la investigación de MSAFP. La evaluación del líquido amniotic de la alfa-fetoprotein y el papel de la cirugía fetal para NTDs también se discuten.
Anatomía de los nervios del feto:
Las puntas de prueba de alta resolución de alta frecuencia de Transvaginal revelan los detalles que sorprenden del cerebro que se convierte. En la gestación de 7 semanas, un área sonolucent se considera en el poste cefálico, representando probablemente la vesícula rhombencephalic llena de fluido. En 9 semanas, el patrón enrollado de las tres vesículas cerebrales primarias se demuestra. Comenzando en 11 semanas de gestación, el plexo choroid brillantemente echogenic que llena los ventrículos laterales grandes es las estructuras intracraneales más prominentes. En el segundo trimestre temprano, los ventrículos y el plexo choroid laterales disminuyen de tamaño concerniente a la masa del cerebro. Aunque muchos los planos de la exploración a lo largo de diversas orientaciones son posibles y se pueden requerir a partir de tiempo a la hora de definir mejor los detalles sutiles de la anatomía intracraneal en casos seleccionados, un examen de satisfacción de la morfología del cerebro con el fin de la investigación rutinaria se puede alcanzar por dos planos axiales transversales, que se obtienen fácilmente y rápidamente en la mayoría de los embarazos. De rostrad al caudad, estas opiniónes demuestran los ventrículos laterales y el plexo choroid, el diencephalon y las estructuras circundantes, y la fosa posterior. Las visiónes coronarias y sagitales son más difíciles de obtener pero pueden llegar a ser necesarias en la examinación apuntada para una evaluación apropiada de las estructuras del midline así como determinar la simetría de los dos hemisferios.
Ultrasonido De diagnóstico:
Las metodologías de la investigación de la población tales como estudios maternales de la investigación del suero y el sonography del trimestre de la rutina segunda no son apropiados para las mujeres en el riesgo creciente de llevar a un niño con defectos de los nervios del tubo. En estas mujeres, los estudios de diagnóstico se deben considerar (2). La confirmación de la presencia de un spina abierto bífido confía en los mismos resultados del ultrasonido, sin embargo, los estudios de diagnóstico deben también incluir la identificación del nivel de la lesión y si hay anormalidades asociadas. El nivel anatómico de la lesión se define como el nivel superior de la espina dorsal que demuestra la interrupción de la piel que cubre el defecto. Las señales tales como identificación de la 12ma costilla no prohiben a sonographer exactitud razonable en la localización del nivel afectado más alto. Se ha demostrado que el ultrasonido es exacto a dentro de un nivel vertebral del nivel anatómico (3). En casos inciertos, cuando la diagnosis de spina bífida es sin confirmar por ultrasonido pero sospechada, el amniocentesis puede ser ofrecido. Analizar el nivel de la alfa-fetoprotein del líquido amniotic (AFP) y del acetylcholinesterase midió contra los estándares para la edad del gestational puede ofrecer diagnosis más ciertas.
La cuestión del si ofrecer análisis del karyotype a todas las cajas aisladas presumidas de defectos de los nervios del tubo es importante. Los estudios han demostrado un índice 8-10% de las anormalidades del cromosoma entre pacientes con spina (4) bífido. El juicio clínico se recomienda, en la determinación de si obtener un karyotype. Si el amniocentesis va a ser realizado para medir el líquido amniotic AFP y el acetylcholinesterase se parecería apropiado obtener un karyotype. En ausencia de anormalidades estructurales adicionales o de otros factores de riesgo para el aneuploidy tal como edad maternal avanzada, el análisis del karyotype puede ser considerado si afectaría las decisiones del paciente sobre la gerencia futura del embarazo. La anencefalia y spina bífidos son los dos defectos de los nervios más comunes del tubo y se discuten detalladamente:
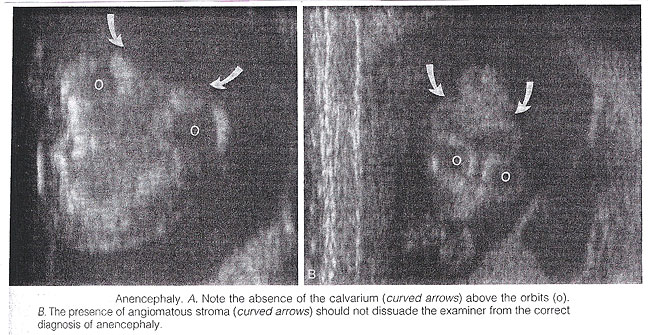
Anencefalia: Es caracterizada por la ausencia de la cámara acorazada y del telencephalon craneales. Los remanente necróticos del vástago de cerebro y las estructuras rhombencephalic son cubiertos por una membrana vascular. Las malformaciones asociadas son comunes e incluyen spina bífido, la hendidura lip/palate, el clubfoot, y el omphalocele. Polyhydramnios se encuentra con frecuencia. La diagnosis es fácil en el midtrimester y confía en la demostración en la ausencia de la cámara acorazada craneal. Aunque la cabeza fetal se puede identificar positivamente por sonography vaginal desde la semanadel th 7 de la gestación, la diagnosis puede ser difícil en el primer trimestre. La anencefalia es considerada ser la etapa final del acrania, como consecuencia de interrupción del tejido fino anormal del cerebro desprotegido por el calvarium. La mayoría del anencephalics tiene ojos normales. El forebrain es substituido por una masa del angiomatus por las cavidades múltiples que contienen el líquido cerebroespinal. Esto vascularized altamente de los nervios y el tejido fino mesenchymal se conoce como el cerebrovasculosa del substantia del área. Como tal, un poste cefálico, no obstante un abiertamente anormal, está generalmente presentes en la gestación temprana. Así, el sonographer que examina no se debe disuadir de la diagnosis de la anencefalia por la presencia del tejido fino sobre las órbitas. Antes de 10 a 11 semanas, la diagnosis puede ser difícil debido a una carencia de la calcificación completa del calvarium.
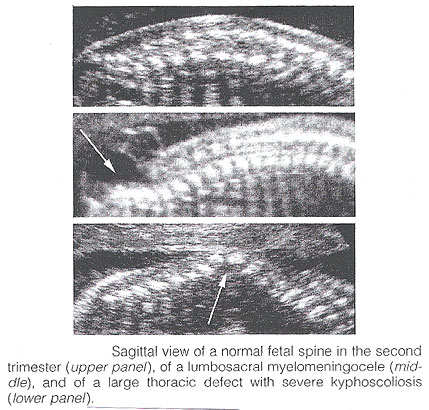
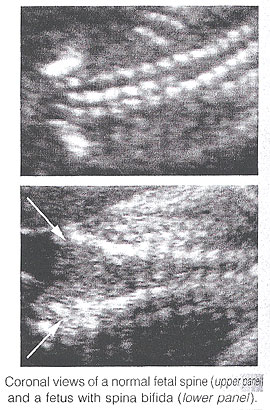
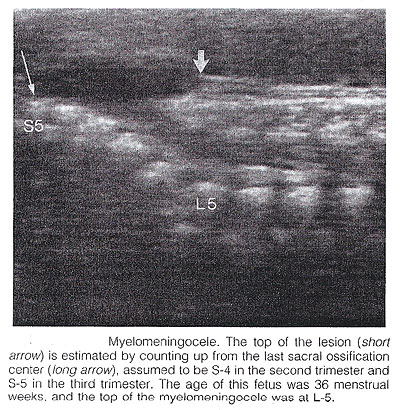
Spina Bífido: Se subdivide comúnmente en occulta y aperta. El occulta bífido de Spina es caracterizado por un schisis vertebral cubierto por los tejidos finos suaves normales. Los defectos grandes se asocian generalmente a las lesiones pigmentadas y formadas hoyuelos que cubren la piel y lipomas subcutáneos. El aperta bífido de Spina es un defecto completo del grueso en piel, tejidos finos suaves subyacentes, y arcos vertebrales, exponiendo el canal de los nervios. El defecto se puede cubrir por una membrana meníngea fina (meningocele). En la presencia del tejido fino de los nervios dentro del saco, la lesión se define como myelomeningocele, un término usado a menudo para indicar todos los casos del aperta bífido de spina. El defecto puede variar considerablemente de tamaño. Las áreas lumbares, thoracolumbar, y sacrolumbares se afectan lo más con frecuencia posible. El occulta bífido de Spina es generalmente imprevisible con sonography prenatal, con la excepción posible de los casos raros asociados a los lipomas subcutáneos grandes. Inversamente, el aperta bífido espinal se puede diagnosticar desde el midtrimester. En el plano sagital, la espina dorsal normal aparece como dos líneas paralelas formadas por los cuerpos vertebrales anteriorly y los centros de la osificación de los procesos del lateral que convergen en el sacro. Las líneas corresponden a los elementos posteriores de las vértebras y del cuerpo vertebral. Con spina bífido, la línea posterior y los tejidos finos suaves que cubren están ausentes en el nivel de la lesión. Un meningocele puede también estar presente, y en este caso un quiste de paredes delgadas se ve en la tapa de la lesión. Las exploraciones sagitales son también útiles para evaluar las curvaturas espinales que se pueden exagerar con defectos espinales grandes. Además, las visiónes sagitales son las más útiles de determinar la severidad y la localización de la lesión. La tapa o el grado más cefálico de la malformación del hueso en spina bífido se refiere a menudo como "el nivel de la lesión". Este nivel puede ser determinado contando para arriba del segmento vertebral osificado pasado (asumido para ser S4 en el segundo trimestre y S5 en el tercer trimestre). Si es técnico difícil determinar la espina dorsal más baja, uno puede asumir que la costilla pasada indica que T12 y la tapa del ala ilíaca indica L5 a S1.
En el plano coronario, la espina dorsal normal aparece como tres líneas paralelas. Distorsión de la arquitectura vertebral con los resultados bífidos de spina en la desaparición de la línea y de ensanchar centrales de las dos líneas externas. En la sección transversal, los tres centros de la osificación de las vértebras que se convierten se pueden ver el rodear del canal de los nervios. En la presencia del defecto, los procesos laterales se extienden aparte, y el canal de los nervios se expone posteriorly. La piel y los músculos sobre el defecto están ausentes. Un meningocele está con frecuencia presente. Los defectos espinales cerrados son extremadamente difíciles de diagnosticar. La examinación de la cabeza fetal puede asistir al sonographer en la tarea difícil de diagnosticar spina abierto bífido, porque esta lesión se asocia constantemente a las lesiones craneales fácilmente reconocibles.
Quistes del plexo choroid: la identificación sonographic prenatal de los quistes del plexo choroid se ha divulgado con el aumento de frecuencia durante los años pasados. El examen de los pacientes embarazados poco arriesgados indica que la frecuencia de esto que encuentra en el midtrimester es el aproximadamente 1%. No hay duda, los quistes de ese plexo choroid es una indicación para una evaluación detallada de la anatomía fetal, incluyendo el echocardiography. Si un karyotype fetal se debe recomendar para el quiste aislado del plexo choroid es polémico, y algo lo opone fuertemente. El análisis razonado es que la evidencia disponible sugiere que los quistes del plexo choroid estén asociados a un riesgo creciente no de 21 trisomy pero sobre todo 18 trisomy, que es una condición mortal, y eso en la mayoría de los casos de 18 deformidades anatómicas trisomy será detectada por el ultrasonido (el 80% a el 90%). Se ha estimado que la probabilidad de 18 trisomy en ausencia de la evidencia del ultrasonido de la malformación fetal es 1.5. A partir de tiempo al tiempo, se han hecho las sugerencias que el riesgo del aneuploidy está relacionado con el tamaño del quiste, si es unilateral o bilateral, y si es persistente o desaparece. De la literatura disponible, ninguna evidencia apoya cualesquiera de estas sugerencias (5). El quiste pequeño, el quiste unilateral, y el quiste transitorio todos se han documentado en la asociación con aneuploidies. En ausencia de anomalías asociadas, los quistes del plexo choroid se deben considerar como variantes anatómicas normales. Un puñado de varía quistes grandes del plexo choroid que causa la hipertensión intracraneal se ha descrito en la literatura neuroquirúrgica, pero éstos representan probablemente una entidad clínica separada.
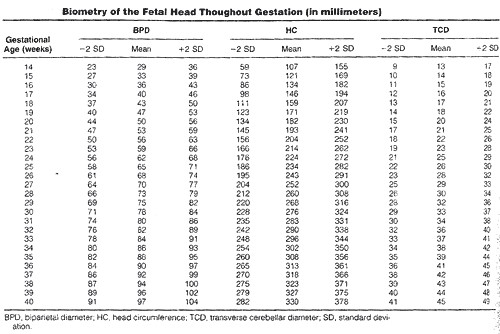
Biometría de la cabeza fetal a través de la gestación (en milímetros)
Papel del amniocentesis en la diagnosis de NTDs:
Una ventaja del amniocentesis bajo dirección del ultrasonido, es que el líquido amniotic también se puede obtener para la determinación del karyotype fetal. Varios estudios sugieren que los niveles elevados de MSAFP aumenten independientemente el riesgo del aneuploidy fetal. En los embarazos complicados por un nivel elevado de MSAFP, la incidencia del aneuploidy fetal es 0.61% en fetos normales ultrasonographically resueltos y el 16% en fetos anormales. La ejecución de un amniocentesis genético en todas las mujeres en el riesgo del aumento de un NTD daría lugar a una tarifa de la detección del 98% para NTDs y a una tarifa 100% de la detección para el aneuploidy. Sin embargo, basado en el alto índice falso-positivo de la prueba de investigación de MSAFP, una política del amniocentesis universal para todas las mujeres de riesgo elevado significaría que muchas experimentarían el amniocentesis innecesariamente (6). El líquido amniotic y los niveles maternales de la alfa-protei'na del suero (MSAFP) se elevan en 89-100% de embarazos complicados por NTDs. fetal que muchos rastros anticipados grandes de la investigación de MSAFP han demostrado que los embarazos más afectados se pueden identificar por un nivel elevado de MSAFP, definido generalmente como más de 2.5 veces el punto medio normal para los embarazos del singleton. Porque más los de 90% de todos los niños con NTDs se llevan a las mujeres sin antecedentes familiares de NTD y de ningunos factores de riesgo obvios, la investigación de MSAFP -- que se realiza generalmente como parte de una investigación más amplia para el aneuploidy -- los permitir identificar fetos afectados en tales mujeres. La mayoría de los programas de investigación se esfuerzan identificar la mayoría de los casos de NTDs sin indebidamente el aumento de la tarifa falso-positiva, que requiere una compensación entre la sensibilidad y la especificidad. Cuando el atajo pantalla-positivo se fija en 2.5 múltiplos del punto medio (mama), la tarifa pantalla-positiva es el típicamente 5% o menos, y el aproximadamente 85% de todo el NTDs en embarazos del singleton y el 80% en embarazos gemelos serán identificados. La tarifa falso-positiva puede ser disminuida realizando una examinación del ultrasonido antes de que investigación de MSAFP para verificar edad del gestational y para identificar gestaciones múltiples y casos del fallecimiento fetal intrauterino (7).
Aunque el amniocentesis del segundo-trimestre es un procedimiento relativamente seguro, se asocia a un índice de la pérdida del embarazo del poste-procedimiento de aproximadamente 1 en 200 (8). Muchos pacientes de riesgo elevado deciden contra amniocentesis después de una examinación especializada el tranquilizar del ultrasonido. Alternativomente, el amniocentesis se ofrece para la confirmación a esos pacientes en quienes la visualización del feto sea suboptimal y la examinación del ultrasonido no es provechosa en la fabricación de una diagnosis. Las mujeres con un nivel muy alto de MSAFP también pueden ser ofrecidas amniocentesis porque hay relación directa entre el grado de la elevación de MSAFP y la incidencia de anomalías. Con un MSAFP de la mama 2.5, hay un riesgo 3.4% de anomalías; en la mama 7, el riesgo aumenta a 40.3%.
Papel de la cirugía fetal para NTDs:
Aproximadamente 220 en los encierros del utero de spina fetal bífidos fueron realizados en cuatro centros en los Estados Unidos entre 1997 y 2002. Estos procedimientos no fueron realizados como parte de estudio seleccionado al azar y no fueron ofrecidos generalmente a las mujeres en quienes fetos tenían lesiones o debajo de la espina dorsal torácica más baja. Los datos recolectaron de esta cohorte no sugieren ninguna mejora en la función del intestino o de la vejiga o la capacidad ambulativa más allá del grado de debilitación predicho por el nivel de la lesión (9). Sin embargo, estos niños aparecen requerir el reemplazo de la desviación menos con frecuencia o por lo menos más adelante en vida. También se parecen experimentar una mejora el grado de herniation del hindbrain después en la cirugía del utero, que, si estuvo confirmada, pudo ayudar a evitar que la morbosidad o la mortalidad seria empeore el tipo malformación de Arnold-Chiari de II. Debido a diagonal de la selección en la cohorte y la carta recordativa neuroquirúrgica no estándar, es difícil saber si la necesidad médica de desviar verdad disminuciones o si el herniation disminuido corresponde a la función mejorada (10).
la cirugía Maternal-fetal es un procedimiento aventurado. La mujer incurre en los riesgos acompañantes con cualquier procedimiento quirúrgico (complicaciones, hemorragia, lesión de la vejiga, chorioamnionitis anestésicos) dos veces durante el embarazo del índice. Primero, un hysterotomy se pone en la porción muscular del útero durante el último segundo trimestre para proporcionar el acceso al feto. Porque el hysterotomy confiere y aumentó riesgo de la ruptura uterina, la mujer entonces debe experimentar la entrega cesariana para el índice y todos los embarazos futuros. Uno de los riesgos potenciales más significativos al feto es entrega del preterm y sus complicaciones secundarias. Un feto que ha experimentado en la reparación neuroquirúrgica del utero se entrega en aproximadamente 33 semanas de gestación, con el hasta 40% siendo entregado antes de 32 semanas de gestación. La información sobre las complicaciones a largo plazo para las mujeres y los fetos que experimentan cirugía maternal-fetal está comenzando solamente a acrecentarse (11). El parent(s) debe entender estos riesgos y reconocer el potencial para las complicaciones adicionales antes de experimentar tal procedimiento.
Las ediciones éticas relevantes a la cirugía maternal-fetal para spina fetal bífido son complejas, y la cirugía maternal-fetal para la reparación de spina fetal bífida actualmente se considera de investigación. Se espera que los institutos nacionales del ensayo seleccionado al azar anticipado apoyado salud del encierro quirúrgico prenatal de spina fetal bífido comenzaron en enero de 2003 y resuelvan muchas de estas ediciones (12).
Resumen:
Los fetos con spina bífido se diagnostican comúnmente tales que es inusual ahora para una mujer que esté recibiendo cuidado prenatal en los E.E.U.U. para recibir la diagnosis inesperada en el cuarto de la entrega. Sea probable que pues un número de aumento de mujeres experimenta el primer ultrasonido del trimestre en el ajuste de la investigación nuchal de la translucidez, habrá una identificación creciente de los fetos con defectos de los nervios del tubo diagnosticados en el primer trimestre. Las decisiones de política con respecto la ejecución de un ultrasonido rutinario tendrán ciertamente un impacto en el índice de la detección de spina bífido. Una decisión sobre la prueba invasora puede ser tomada que considera el grado del riesgo asociado al nivel de MSAFP o la historia del paciente, la calidad y los resultados de la examinación especializada del ultrasonido, la edad del paciente, y los deseos del paciente. Algunas mujeres en el alto riesgo para un NTD fetal pueden elegir amniocentesis porque también están en el riesgo creciente para el aneuploidy fetal. Algunas autoridades disputan el uso del ultrasonography como prueba de diagnóstico y recomiendan que el amniocentesis esté ofrecido a todas las mujeres con MSAFP elevado. Una vez que spina bífido se diagnostique, es crítico que una evaluación de diagnóstico completa esté realizada para poder aconsejar la familia de la condición de su feto. La remisión rápida a un centro de diagnóstico que sigue la detección prenatal de un factor de riesgo o de la presencia de spina bífida es crítica. Si esta decisión es continuar el embarazo, el asesoramiento exacto con los neurólogos y los neurocirujanos pediátricos tan bien como la coordinación del cuidado con las clínicas bífidas locales de spina se puede establecer temprano encendido. Las mujeres con los niveles elevados de AFP deben tener una examinación especializada del ultrasonido para determinar más lejos el riesgo de NTDs. El feto con un NTD debe ser entregado en una facilidad que tenga personal capaz de manejar todos los aspectos de complicaciones neonatales.
References:
- Norem CT, Schoen EJ, Walton DL et al. Routine ultrasonography compared with maternal serum alpha-fetoprotein for neural tube defect screening. Obstet Gynecol 2005;106:747-752
- Chescheir NC. Screening for neural tube defects. In: Management of high-risk pregnancy; an evidence-based approach. 5th edition. Queenan JT, Spong CY, Lockwood CJ editors. 2007
- Fabio C, Perlata a, Bunduki V et al. Association between prenatal sonographic findings and postnatal outcomes and 30 cases of isolated spina bifida aperta. Prenat Diagn 2003;23:311-314
- Screening for fetal chromosomal abnormalities. ACOG Practice Bulletin No. 77. American College of Obstetricians and Gynecologists. Obstet Gynecol 2007;109:217-227
- Pilu G, Falco P, Perolo A et al. Ultrasound evaluation of the fetal neural axis. In: Callen Ultrasonography in obstetrics and gynecology, 4th edition 2000 Saunders p. 277-306
- AIUM. Practice Guideline for the performance of an antepartum obstetrical examination. June 4, 20003
- Sepulveda W, Corral E, Ayala C et al. Chromosomal abnormalities in fetuses with open neural tube defects: prenatal identification with ultrasound. Ultrasound Obstet Gynecol 2004;23:352-356
- Odibo AO, Gray DL, Dicke JM et al. Revisiting the fetal loss rate after second-trimester genetic amniocentesis. Obstet Gynecol 2008;111:589-595
- ACOG Practice Bulletin. Ultrasonography in pregnancy. Number 58, December 2004
- Holzbeierlein J, Pole JC IV, Adams MC et al. The urodynamic profile of myelodysplasia in childhood with spinal closure during gestation. J Urol 2000;164:1336-1339
- Hirose S, Farmer DL, Albanese CT. Fetal surgery for Myelomeningocele. Curr Opin Obstet Gynecol 2001;13:215-222. (Level III)
- ACOG Practice Bulletin. Neural tube defects. Number 44, July 2003
Publicado: 19 October 2009
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


