Внебольничной пневмонии во время беременности
WHEC практике бюллетень и клинического ведения Руководящие принципы для медицинских работников. Образования гранта, предоставленного здоровья женщин-образовательный центр (WHEC).
Хотя заболеваемость и смертность от пневмонии снизилась с 1901 года, пневмония в период беременности остается одной из основных во всем мире проблемы здравоохранения. Пневмония у беременных и небеременных населения распространенное заболевание, при значительной заболеваемости и смертности. Пневмония классификация включает в себя: внебольничной пневмонией (ВП), возникающие в остальном здоровых лиц, здравоохранения-ассоциированная пневмония (HCAP), развивающихся в амбулаторно-санитарной помощи, внутрибольничных пневмоний, уход за больными дома-внебольничная пневмония, и вентилятор-ассоциированная пневмония (1) . Улучшение обслуживания взрослых пациентов с ВП была в центре внимания многих различных организаций, а некоторые из них разработали руководящие принципы для управления CAP. Два наиболее широко цитируемым те общества инфекционных болезней Америки (IDSA) и Американского торакального общества (ATS). В ответ на сомнения в отношении различий между их соответствующими руководящими принципами, IDSA и ОВД провели совместный комитет для разработки единого руководящего документа CAP. Энтузиазм по разработке этих принципов вытекает, что в значительной части из доказательств того, что предыдущие руководящие принципы CAP привели к улучшению клинически значимых результатов. Последовательно положительное влияние на клинически значимых параметров после введения всеобъемлющего протокола, который увеличился соответствии с опубликованными руководящими принципами. Первая рекомендация, таким образом, что руководящие принципы управления CAP быть адаптированных к местным условиям и осуществляться. Зарегистрированные преимущества: CAP руководящие принципы должны охватывать полный набор элементов в процессе ухода, а не отдельный элемент в отдельности, а также разработка принципов местного CAP должны быть направлены на улучшение в конкретных и клинически значимых результатов. Понимание взаимосвязи между объемом больницы и смертности в медицинских целях в США имеет решающее значение для врачей и политиков, поскольку они испытывают все большее давление в целях определения стратегий по улучшению качества медицинской помощи. Кроме того, поскольку три из наиболее распространенных и дорогостоящих причин госпитализации среди бенефициаров Medicare являются острый инфаркт инфекция, сердечная недостаточность и пневмония, выявления факторов, связанных с улучшением качества медицинской помощи имеет большое значение. Чтобы лучше понять взаимосвязь между объемом и госпитализация больных смертности, во многих исследованиях рассматриваются ли поступление в высшие объема больницах связано с сокращением в 30-дневной летальности для бенефициаров Medicare, которые были госпитализированы для инфаркта миокарда, сердечной недостаточности или пневмонии.
Целью данного документа является концентрация внимания на внебольничной пневмонией (ВП) во время беременности. Последние рекомендации общество инфекционных болезней Америки (IDSA) и Американского торакального общества (ATS) по управлению CAP адрес диагностических методов и схем управления для бактериальных и вирусных пневмоний адресованы. Эти рекомендации обсуждаются в постановке беременной женщины с ВП. Широко распространено мнение, что беременные женщины не терпят легочные инфекции, а также и, следовательно, пневмония может привести к повышению заболеваемости и смертности. Из-за этого, большинство рекомендуем более высокий уровень контроля и вмешательства практикуются для беременных женщин.
Фон
Есть около 4 млн случаев ВП в Соединенных Штатах каждый год, в результате чего около 1 млн госпитализаций. Стационарное ведение пневмонии более чем в 20 раз дороже, чем амбулаторное лечение по цене около $ 9 млрд в год (1) (2) . Усилия, направленные на улучшение ухода гарантия, потому что CAP, вместе с гриппом, по-прежнему седьмой по значимости причиной смерти в Соединенных Штатах Америки (2) . По некоторым оценкам, 915 900 эпизодов CAP происходят у взрослых в возрасте 65 лет каждый год в Соединенных Штатах. Несмотря на успехи в антибактериальной терапии, уровень смертности от пневмонии не сократились с пенициллин стал всегда возможно. Пневмония является довольно частым осложнением при беременности и составляет 4,2% от дородовом приема для не-акушерских осложнений (2) . К счастью, за последние 50 лет показатели смертности CAP среди беременных женщин снизился примерно с 20% до менее 4% при соответствующих препаратов и интенсивной услуг по уходу (3) . В Соединенных Штатах Америки, заболеваемость дородовом CAP в среднем около 1 на 1000 беременностей и колеблется от 0,5 до 1,5 на 1000 в зависимости от обследованной популяции (3) . Большинство рекомендуем более высокий уровень контроля и вмешательства практикуются для беременных женщин. Внебольничная метициллин-резистентный золотистый гриппа S-ассоциированная пневмония, по сообщениям, имеют коэффициент смертности на 25% (9) .
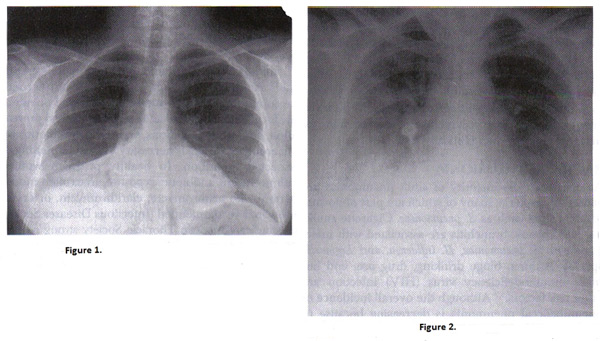
Рисунок 1. Эпидуральная права пневмококковой пневмонии; Рисунок 2. Эпидуральная беременной женщины с ветряной пневмонией. Обратите внимание на узловых и интерстициальных инфильтратов похож на других вирусных пневмоний.
Наиболее распространенные этиологии внебольничной пневмонией (ВП)
В большинстве случаев, CAP развивается при инфекционных агентов доступа выгоды для нижних дыхательных путей путем ингаляции аэрозольных материала или аспирации верхних дыхательных путей микробов. Реже, не может быть гематогенного распространения. Системы иммунной защиты, в том числе анатомических и механических препятствий и врожденные и гуморальный иммунитет, подавлен сочетание таких факторов, как вирулентность возбудителя, нарушения иммунной защиты, а также крупные бактериальных inoculums. Сопутствующих условий, таких как астма, курение, плохое питание, болезни печени, хроническая обструктивная болезнь легких, а также беременности увеличение восприимчивости к осложнениям. После того как инфекционный агент достигает нижних дыхательных путей, прямым повреждением легких и интерстициальный результаты воспаления, что приводит к внутрилегочного шунтирования и гипоксии. Широкий спектр организмов, которые могут вызвать пневмонию во время беременности (см. ниже). Большинство из них встречаются редко, но возбудителя определены лишь в 40-60% КПД (4) . У взрослых 60-80% CAP является бактерия, 10-20% является нетипичным, и 10-15% вирусного происхождения. Чаще всего один патоген пневмококк, который отвечает за 30-50% выявленных случаев. За ними следуют Haemophilus гриппа и пневмонии Mycoplasma.
| Пациент Тип | Этиология |
|---|---|
| Амбулаторная Тип | Пневмококк Mycoplasma пневмонии Гемофильной инфекции Chlamydophila пневмонии Респираторные вирусы (гриппа А и В, аденовирус, респираторно-синцитиальный вирус, и парагриппа). |
| Стационарная (без реанимации) | С. пневмонии М. пневмонии C. пневмонии H. гриппа Legionella видов Стремление Респираторные вирусы (гриппа А и В, аденовирус, респираторно-синцитиальный вирус, и парагриппа) |
| Стационарная отделении интенсивной терапии (ОРИТ) | С. пневмонии Стафилококк золотистый Legionella видов Грамотрицательные палочки H. гриппа |
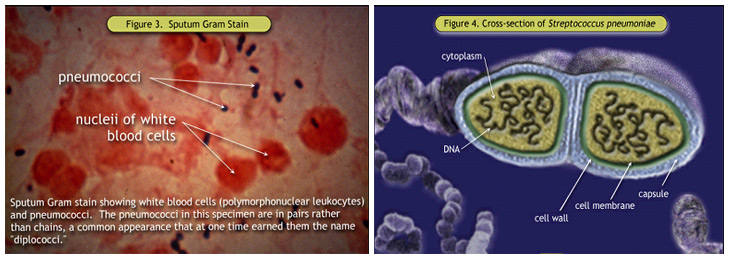
Рисунок 3. Мокроты Граму; Рисунок 4. Поперечное сечение Пневмококк
Некоторые адаптации иммунной функции во время беременности также могут играть определенную роль в предрасположенности к пневмонии и его клиническое течение. Цитотоксических Т-клеток подавляется, и Т-хелперов 2 типа клеток преобладают над типа Т-хелперов 1 клеток 4:01 коэффициент, который приводит к уменьшению секреции интерлейкина-2, интерферон-γ, и фактор некроза опухоли- β. Естественные киллеры активность также снизилась (5) . Хотя подавление специфический гуморальный и клеточный иммунологических функций, как думают, что позволит разместить или терпимости плода взяточничество, любой возможно повышенная восприимчивость к некоторым инфекциям явно нежелательно.
Критерии тяжелой внебольничной пневмонией (ВП)
Некоторые критерии были предложены для определения тяжелых CAP. Большинство случае серии определили его просто как CAP, которая требует интенсивной терапии (ОРИТ) приема. Объективные критерии для выявления пациентов на прием СИС включает в себя первоначальные определения ОВД тяжелой CAP, и его последующие модификации, в снаряженном состоянии (путаницы, уремии, частота дыхания, кровяное давление), критерии и пневмонии Severity Index (PSI) тяжести класса V (или IV и V) (6) . PSI основана на данных, которые обычно доступны на презентации и расслаивается больных на 5 классов риска, в которой 30-дневный смертности колеблется от 0,1% до 27,0%. Чем выше оценка, тем выше риск смерти, поступлении в ОРИТ и реадмиссии, и чем дольше срок пребывания. Алгоритм, который использует PSI, чтобы судить о целесообразности приема может помочь в лечении больных. Пациенты риска классов I, II, III и находятся на низкий риск смерти и большинство может быть излечено амбулаторно при отсутствии смягчающих обстоятельств.
Малые критерии *: ** Частота дыхания> 30 вдохов / мин; PaO2/FiO2 отношение ** <250; multilobar инфильтратов; путаницы / дезориентации; уремии (BUN уровне,> 20 мг / дл); лейкопения *** (лейкоцитов, <4000 клеток/мм3); тромбоцитопения (количество тромбоцитов <100 000 клеток/мм3); гипотермии (температура ядра, <36 ° C); гипотонии требует реанимации агрессивной жидкости.
Основные критерии: инвазивным механической вентиляции; септического шока с необходимостью vasopressors
ПРИМЕЧАНИЕ: булочка, азота мочевины в крови; PaO2/FiO2, артериальное давление кислорода доля вдохновенного кислорода; WBC, белых кровяных клеток.
* Другие критерии, которые следует рассмотреть гипогликемии (в недиабетических больных), острого алкоголизма / алкогольной вывод, гипонатриемия, метаболический ацидоз необъяснимые или повышенный уровень лактата, цирроз печени, и аспленией.
** Необходимо для неинвазивной вентиляции может заменить дыхания 130 вдохов / мин или PaO2/FiO2 соотношение <250.
*** В результате заражения в одиночку.
Оценка внебольничной пневмонией (ВП)
Оценки ПСП возбуждено по симптомах. Симптомы бактериальной пневмонии во время беременности такие же, как у небеременных людей. Мягкий верхних дыхательных жалоб предшествуют симптомы включают кашель в более чем 90%, продукция мокроты у 66%, одышка в 66%, а плевритный боль в груди в 50% (7) . Номера для респираторные симптомы, включая головную боль, усталость, мышечные, пот и тошнота. Вирусные и грибковые пневмонии может представить аналогичным образом в зависимости от конкретных причин. Физическое обследование должно включать жизненно знаков определения оценки лихорадки и внутрисосудистого объема статус. Увеличилась частота дыхания, цианоз, использование аксессуаров мышцы, носовые сжигания и Sterna ретракции все маркеры дыхательной недостаточности. Грудной исследование может помочь выявить доказательства консолидации тупость на ударных, E, чтобы изменения, бронхиальной дыхание в соответствии с бактериальной пневмонии. Женщины с вирусной или микоплазменной инфекции часто имеют нормальный экзамен. Физическое обследование сам по себе имеет очень низкую чувствительность и специфичность для диагностики пневмонии, однако, используется в сочетании с историей, рентгенограмме грудной клетки, и лабораторной диагностики, по-прежнему один из краеугольных камней диагноз.
В дополнение к созвездии наводящий клинические особенности, очевидного проникнуть на рентгенограмме грудной клетки или другой какой, с или без поддержки микробиологические данные, необходимые для диагностики пневмонии. Рентгенограмме грудной клетки необходимы для обычной оценки пациентов, которые могут оказать пневмония, чтобы установить диагноз и оказывать помощь в дифференциации CAP от других распространенных причин кашля и лихорадки, таких, как острый бронхит. Сундук рентгенограммах иногда бывают полезны, предложившего возбудитель, прогнозы, альтернативные методы оценки и связанные с ними условия. Редко, рентгеновский снимок грудной приема понятно, но токсичных внешность пациента предположить, что более бронхит. КТ могут быть более чувствительными, но клиническое значение этих результатов, когда результаты рентгенографии отрицательные остается неясным. Для пациентов, которые госпитализированы подозрением на пневмонию, но имеют отрицательные результаты рентгенографии грудной, это может быть разумно рассматривать их состояние предположительно с антибиотиками и повторить изображений в 24 - 48 часов. Микробиологические исследования могут подтвердить диагноз пневмонии из-за инфекционных агентов, а обычные тесты часто ложно отрицательные и часто неспецифической. История последних поездок или эндемичных воздействия, если часто старались, может определить конкретные потенциальные этиологии, которые могли бы быть неожиданным, как причина CAP.
Рекомендуем диагностических тестов для выявления этиологии: Пациенты с CAP должны быть исследованы на конкретных патогенных микроорганизмов, которые существенно изменяют стандартный (эмпирическая) принятия управленческих решений, когда присутствие таких патогенов подозреваемых на основании клинических и эпидемиологической улик. Необходимо для диагностических тестов для определения этиологии ВП может быть оправдано с нескольких точек зрения. Основной причиной такого тестирования, если результаты будут изменить антибиотик управления для каждого конкретного пациента. Спектр антибактериальной терапии может быть расширен, суженные или полностью изменены на основе диагностических испытаний. Изменения в терапии, которая является потенциально наиболее выгодными для человека является эскалации или переключения обычного эмпирического режима из-за необычного патогены (например, эндемичных грибов или микобактерии туберкулеза) или антибиотик вопросам устойчивости. Широкий охват эмпирических, как это рекомендовано в этих руководящих принципах, не будет обеспечивать оптимальное лечение для некоторых инфекций, таких, как пситтакоза или туляремии. Рост смертности (8) и повышенным риском клинических неудач больше общего с неуместными антибиотикотерапии. Управление первоначального антибиотика неудачи в значительной степени способствует этиологической диагностики при поступлении. Мочевых испытания антигена (UAT) в продаже имеются и были одобрены продуктами и лекарствами США (FDA) для обнаружения С. пневмонии и L. легионелл серогруппы 1 (9) . UAT тестирования, как представляется, выше диагностических выхода у пациентов с более тяжелой форме.
Клинические показания для более серьезного диагностического тестирования (9) :
| Индикация | Гемокультура | Мокроты | Legionella UAT | Пневмококковая UAT | Другой |
|---|---|---|---|---|---|
| Прием СИС | X | X | X | X | X |
| Отсутствие амбулаторных антибиотикотерапии | X | X | X | ||
| Полостных инфильтраты | X | X | X б | ||
| Лейкопения | X | X | |||
| Активное злоупотребление алкоголем | X | X | X | X | |
| Хронические заболевания печени, тяжелые | X | X | |||
| Тяжелый обструктивный / структурных заболеваний легких | X | ||||
| Аспленией (анатомических или функциональных) | X | X | |||
| Последние поездки (в течение последних 2 недель) | X | X с | |||
| Позитивные Legionella UAT результате | X г | Не Доступно | |||
| Позитивные пневмококковой результате UAT | X | X | Не Доступно | ||
| Плевральный выпот | X | X | X | X | Х ^ |
НС, не применяется; UAT, мочевой тест антигена.
- Эндотрахеальной аспирации, если интубированных, возможно, бронхоскопии и бронхоальвеолярного лаважа nonbronchoscopic.
- Грибные и туберкулеза культур.
- См. руководящие принципы ВОЗ и CDC для деталей. ( http://www.cdc.gov и http://www.who.int)
- Специальные средства для Legionella.
- Плевроцентоз и плевральной жидкости культур.
Стратификация риска, и решение о госпитализации
Около 30% до 50% больных, которые госпитализированы с пневмонией с низким уровнем риска случаев, многие из которых потенциально могла бы решаться на дом (7) . Наша общая политика для госпитализации беременных женщин с пневмонией, по крайней мере 23 часов наблюдения. Оценка включает в себя рентген грудной клетки, анализ крови, электролитов, оценку оксигенации крови и культуры, если клинические сепсиса подозревается. У всех пациентов, посев крови положительно только в 5-15%, а положительные культур крови чаще встречается у людей с тяжелой CAP (9) . Граму мокроты может оказаться полезной для выбора первоначального антибиотика покрытия, однако, как правило, имеет низкую доходность (10) . В сезон гриппа, экспресс-тестов для серологических гриппа А и B является разумным. Мокрота культур, серологических тестирование, определение агглютининов холодной, бактериальных антигенов тестирования, и полимеразной цепной реакции выполняются только тогда, когда клинически обозначено.
Отделение интенсивной терапии (ОРИТ) Решение о приеме
Прямые поступления в ОРИТ необходима для пациентов с септическим шоком требующих vasopressors или с острой дыхательной недостаточностью требует интубации и механической вентиляции легких. Прямые поступления в ОРИТ и высокого уровня контроля устройство рекомендуется для пациентов с 3 несовершеннолетнего критерии тяжелой CAP, перечисленных выше. Второго уровня допуска решение, следует ли поместить пациента в отделении интенсивной терапии или высокого уровня контроля блок, а не на общих медицинских этаже. Приблизительно у 10% госпитализированных пациентов с ВП требуют интенсивной терапии признание, но указания отличаться разительно среди пациентов, врачей, больниц и различных систем здравоохранения. Некоторые из вариабельность учреждений результаты наличие высокого уровня контроля или промежуточной терапии подходит для пациентов повышенного риска осложнений. Потому что дыхательная недостаточность является основной причиной для задержки передачи ICU, простой сердечной единиц контроля не отвечают критериям высокого уровня контроля устройство для пациентов с тяжелой ВП. Одним из важнейших факторов, определяющих необходимость ухода СИС является наличие хронических сопутствующих условий (11) . Однако примерно одна треть пациентов с тяжелой CAP ранее были здоровы.
Обоснование, специально предназначенных для определения тяжелых CAP является 4-кратный:
- Соответствующие помещения пациентов оптимизировать использование ограниченных ресурсов СИС.
- Трансфер в СИС за несвоевременную дыхательной недостаточности или отсроченным началом септического шока связано с повышением смертности (9) . Хотя приема низкой остроты СИС имеют место, серьезную озабоченность вызывает первоначальном допуске в общей медицинской части, с последующей передачей в ОИТ. Столько, сколько 45% пациентов с ВП которые в конечном итоге потребует интенсивной терапии приема первоначально были приняты в реанимации без настройки. Многие задержки перевода в ОРИТ являются быстро прогрессирующее воспаление легких, что не является очевидным при поступлении. Тем не менее, некоторые из них тонкие выводы, в том числе тех, которые включены в незначительных критериев (см. выше), которые могут служить основанием для прямого поступления в ОРИТ.
- Распределение микробной этиологии отличается от CAP в целом (10) , со значительными последствиями для диагностических тестов и эмпирической антибиотикотерапии выбор. Избежание неуместным антибактериальной терапии также было связано с более низкой смертностью.
- Пациенты с CAP подходят для лечения иммуномодулирующих должны быть определены (11) . Системного воспалительного ответа / жесткими критериями сепсиса обычно используются для общего сепсиса испытаний не может быть достаточной, если применительно конкретно к тяжелой ВП. Например, у больных с односторонней пневмонии может быть долевой гипоксемии достаточно серьезны, чтобы соответствовать критериям, предъявляемым острого повреждения легких, но не имеют системного реагирования.
Лечение антибиотиком
Эмпирические антимикробной терапии: Эмпирические антибиотик рекомендаций существенно не изменились, чем в предыдущих принципов. Растущие доказательства усилил рекомендации для комбинированной эмпирической терапии тяжелой ВП. Только одна недавно выпустила антибиотик был добавлен в рекомендации: эртапенем, как приемлемые-лактамные альтернативных б госпитализированных пациентов с факторами риска для заражения грамотрицательных патогенных микроорганизмов, кроме синегнойной палочки (12) . В настоящее время комитет ожидает дальнейших оценки безопасности telithromycin США по продовольствию и лекарственным препаратам (FDA), прежде чем его окончательные рекомендации в отношении этого препарата. Рекомендации, как правило, для одного класса антибиотиков, а не для конкретного препарата, если исход данные четко за один препарат. Потому что общая эффективность остается хорошим для многих классов агентов, более эффективных препаратов отдается предпочтение из-за их преимущество в снижении риска отбора на устойчивость к антибиотикам.
Амбулаторное лечение
- Ранее здоровым и не факторы риска лекарственной устойчивостью С. пневмонии (DRSP) инфекции:
- Макролидов (азитромицин, кларитромицин, или эритромицин) (сильный рекомендации; доказательства уровень I)
- Доксициклин (слабые рекомендации, уровень доказательства III)
- Наличие сопутствующих заболеваний, таких как хронический сердца, легких, печени или почек, сахарный диабет, алкоголизм; злокачественные новообразования; аспленией; иммунодепрессивными условиях или использование иммунодепрессивных препаратов, применение противомикробных препаратов в течение последних 3 месяцев (в этом случае от альтернативных различного класса должен быть выбран), или других рисков для инфекции DRSP:
- Дыхательной фторхинолонов (моксифлоксацин, gemifloxacin или левофлоксацин [750 мг]) (сильный рекомендации; доказательства уровень I)
- Б-лактамные плюс макролидов (настоятельная рекомендация, я доказательств разряды) (в высоких дозах амоксициллин [например, 1 г 3 раза в день] или амоксициллин-клавуланат [2 г 2 раза в день] является предпочтительным; альтернативы включают цефтриаксон, cefpodoxime и цефуроксим [500 мг 2 раза в день]; доксициклин [уровень доказательств II] является альтернативой макролидам)
- В регионах с высокой скоростью (> 25%) инфекции с высоким уровнем (MIC,> 16 мг / мл) макролидов устойчивостью С. пневмонии, рассмотреть вопрос об использовании альтернативных средств, в том числе без сопутствующих заболеваний. (Moderate рекомендации, уровень доказательства III)
Стационарная, не лечения в ОРИТ
- Респираторный фторхинолон (сильный рекомендации; доказательства уровень I).
- Б-лактамные плюс макролидов (настоятельная рекомендация, я доказательств разряды) (привилегированные б-лактамные агентов включают цефотаксим, цефтриаксон, и ампициллин; эртапенем для отобранных пациентов, с доксициклин [уровень III доказательства] в качестве альтернативы макролидам. Дыхательных фторхинолонов следует использовать для пенициллина пациентам с аллергией.) увеличение сопротивления номера полагают, что эмпирическая терапия макролидов только могут быть использованы только для лечения тщательно отобранных больных, госпитализированных с нетяжелой болезни и без факторов риска инфицирования с лекарственной устойчивостью патогенов. Тем не менее, такие монотерапии не может быть рекомендовано регулярно (13) .
Стационарная, лечения в ОРИТ
- Б-лактамы (цефотаксим, цефтриаксон, или ампициллин-сульбактам) плюс либо азитромицин (II уровень доказательств) или фторхинолонов (уровень доказательств Я) (настоятельной рекомендации) (Для пенициллина пациентам с аллергией, дыхательной и фторхинолонов aztreonam рекомендуется).
- Для заражения Pseudomonas, используйте antipneumococcal, antipseudomonal б-лактамы (пиперациллин-tazobactam, цефепим, имипенем или меропенем), а также либо ципрофлоксацин или левофлоксацин (750 мг) (14) .
Или
Выше, б-лактамные плюс аминогликозид и азитромицином.
Или
Выше, б-лактамные плюс аминогликозид и antipneumococcal фторхинолонов (для пенициллина пациентам с аллергией, заменить aztreonam для указанных выше б-лактамные). (Moderate рекомендации, уровень доказательства III). - Для внебольничных метициллин-резистентный золотистый стафилококк инфекция, добавить ванкомицин или линезолид. (Moderate рекомендации, уровень доказательства III).
Примечание редактора: тетрациклина (доксициклин, миноциклин) и аминогликозидов препаратов (гентамицин, tobramycin, амикацин), следует избегать во время беременности.
Время выхода первой дозы антибиотика
- Для пациентов, поступивших через отделение неотложной помощи (ED), первый антибиотик доза должна быть введен еще в ED. (Moderate рекомендации, уровень доказательства III). Вместо того, чтобы назначить конкретных окно, в котором для начала лечения, Комитет считает, что у тех госпитализированных пациентов с ВП должны получить первую дозу антибиотиков в ED.
Переход от внутривенного к устной терапии
- Пациенты должны быть переключен из внутривенной терапии на устные, когда они гемодинамически стабильной и повышение клинически, могут глотать лекарства, и нормального функционирования желудочно-кишечного тракта. (Strong рекомендации, уровень доказательства II) (15) .
- Пациенты должны быть освобожден, как только они клинически стабильны, имеют никаких других активных медицинских задач, а также безопасные условия дальнейшего обслуживания. Стационарное наблюдение при приеме пероральной терапии не требуется. (Moderate рекомендации, уровень доказательства II).
Продолжительность антибиотикотерапии
- Пациенты с CAP должны рассматриваться в течение как минимум 5 дней (уровень Я доказательств), должны быть афебрильной на 48 - 72 часов, и не должно быть более 1 CAP-связанных знак клинической нестабильности до прекращения терапии (показания уровня II). (Moderate рекомендации) (16) .
- Большая продолжительность лечения может быть необходимо, если начальная терапия не активны в отношении выявленных патогенов или если он был осложнен внелегочного инфекции, такие как менингит или эндокардит. (Слабое рекомендации, уровень доказательства III).
Эпидемиология неприсоединившихся стран, ответивших Пневмония
Термин "не ответивших пневмонии" используется для определения ситуации, в которой недостаточным клиническим ответом присутствует, несмотря на лечение антибиотиками. Отсутствие четкого определения и проверены в литературе делает без ответа трудных для изучения. Отсутствие реакции также зависит от места лечения. Отсутствие ответа в амбулаторных условиях существенно отличается от такового в пациентов, госпитализированных в ОРИТ. Время оценки, также важно. Постоянная температура после первого дня лечения значительно отличается от температуры сохраняются (или периодически) на 7-й день лечения. Две модели неприемлемым ответ видны у госпитализированных пациентов (17) . Первого прогрессивного пневмонии или фактического клинического ухудшения, с острой дыхательной недостаточностью требуется вентиляционной поддержки и / или септического шока, как правило, имеет место в первые 72 часа госпитализации. Как отмечалось выше, по меньшей мере 45% пациентов с ВП которые в конечном итоге потребует интенсивной терапии приема изначально принята в настройки не-СИС и передаются из-за ухудшения. Ухудшение и развития дыхательной недостаточности или гипотензии 172 часов после первоначального лечения зачастую связаны с текущей между осложнений, ухудшение основного заболевания или развития внутрибольничной суперинфекции. Вторая картина, что постоянного или не ответивших пневмонии. Номера для ответа может быть определена как отсутствие или задержка в достижении клинической стабильности. Если эти критерии не были использованы, то медиана времени для достижения клинического стабильность 3 дней для всех пациентов, но у четверти пациентов принял> 6 дней, чтобы удовлетворить всем этим критериям стабильности. Строгие определения для каждого из критериев и выше PSI оценки были связаны с более длительное время для достижения клинического стабильности.
Из-за ограничений диагностического тестирования, большинство CAP-прежнему рассматривается в эмпирически. Важнейшее значение для эмпирической терапии является понимание ведения больных, которые не укладываются в обычный шаблон ответа. Хотя трудно определить, без ответа не является редкостью. Все, 6% - 15% госпитализированных пациентов с ВП не отвечают на первоначальный лечения антибиотиками (17) . Случаев неэффективности лечения у пациентов с ВП, которые не госпитализированы не известно, поскольку популяционные исследования не требуется. Almirall и др.. (18) описан общий уровень госпитализации на 60% популяционное исследование, а скорость разрушения среди 30% пациентов, которые первоначально представили их первичной помощи врача не была представлена. Частота до антибиотикотерапии у пациентов Medicare в больницу с ВП на 24% - 40%, а процент тех, кто получил предварительное лечение антибиотиком для острого пневмонии себя в сравнении с другими указаний неясно. Для пациентов, первоначально принят в ICU, риск неудачи реагировать уже высока, больше, чем 40% будут испытывать ухудшение даже после первоначальной стабилизации в отделении реанимации. Смертность среди не ответивших больных увеличилось в несколько раз по сравнению с, что среди ответивших пациентов (18) . Общий уровень смертности выше, чем 49% были зарегистрированы для всего населения, не приславших ответы госпитализированных пациентов с ВП, а смертность, сообщается в одном исследовании раннего отказа составила 27% (9) .
Учитывая эти результаты, озабоченность по поводу непредоставления ответов должны быть смягчена до 72 часов терапии. Антибиотик изменения за этот период следует рассматривать лишь для пациентов с ухудшением или в ком новых данных по культуре и эпидемиологической ключи предложить альтернативные этиологии. Наконец, не разрешения или медленно решения пневмонии был использован для обозначения состояния больных, которые дарят сохранение легочные инфильтраты 130 дней после первоначального пневмонией, как синдром (18) . До 20% этих пациентов будет установлено, что заболевания, помимо CAP при тщательной оценке.
Управление неприсоединившихся стран, ответивших Пневмония
Номера для ответа на антибиотики в CAP, как правило приводит к> 1 3 клинических ответов: 1) передача больного на более высокий уровень обслуживания, 2) дальнейшее диагностическое тестирование, и 3) эскалации или изменения в лечении. Вопросы, касающиеся госпитализации и интенсивной терапии передачи уже говорилось выше. Неадекватной реакции хозяина, а не неуместным антибиотикотерапии или неожиданных микроорганизмов, является наиболее распространенной причиной очевидной неудачи, когда антибиотик руководящего рекомендовал терапии. Решения относительно дальнейшей проверки и антибиотиков изменить / эскалации тесно взаимосвязаны и должны обсуждаться совместно. В дополнение к микробиологической диагностики, ряд других испытаний представляется ценным для отдельных пациентов с не-ответ:
- Сундук компьютерная томография (CT). В дополнение к исключает легочной эмболии, КТ может раскрыть и другие причины для отказа антибиотиков, в том числе плевральный выпот, абсцесс легкого, или центральный обструкции дыхательных путей. Непрозрачности структуры может также предложить альтернативные неинфекционных болезней, таких, как облитерирующий бронхиолит организации пневмонии.
- Плевроцентоз. Эмпиема и parapneumonic излияния важные причины непредоставления ответов (19) , и плевроцентоз должны быть выполнены, когда значительное плевральной жидкости присутствует.
- Бронхоскопия с бронхиальной альвеолярного лаважа (БАЛ) и трансбронхиальную биопсии. Если дифференциал без ответа включает неинфекционных пневмонии мимику, бронхоскопии, обеспечит более диагностической информации, чем обычные микробиологических культур. BAL может выявить неинфекционных организаций, таких как легочное кровотечение или острый эозинофильной пневмонии, или намеки на инфекционные болезни, такие как лимфоцитов, а не нейтрофильный альвеолит указывая в сторону вируса или инфекции Chlamydophila. Трансбронхиальную биопсии также может дать конкретного диагноза.
Антибиотик управления без ответа в рамках ПСП не был изучен. В подавляющем большинстве случаев, явно не реагирования в связи с тяжестью заболевания на презентации или задержки ответа на лечение, связанных с принимающей факторов. Помимо использования комбинированной терапии тяжелой bacteremic пневмококковой пневмонии (20) , нет никаких документов, что дополнительные антибиотиков для раннего привести к ухудшению лучший результат. Наличие факторов риска для потенциально необработанных микроорганизмов, возможно, потребуют расширения временных эмпирических антибиотика режим до результатов диагностических тестов имеются.
Предупреждение пневмонии
Конкретные схемы профилактических антимикробных имеются лишь немногие из большого количества патогенных микроорганизмов, что может привести к пневмонии, один пример для профилактики пневмоцистной jirovecii (ранее carinii) пневмонии (РСР) у женщин с ВИЧ-инфекцией. Пневмококковая вакцина, 23-валентные вакцины полисахарида сопряжены, рекомендуется для тех беременных женщин, которые иммунитетом, курят, имеют алкоголизма, диабета или сердечно-легочной или почечной недостаточности, или кто asplenic (например, женщины с серповидно-клеточной болезни). Вакцины было показано, что 60-70% эффективным, хотя это заметно в полной мере. Эта вакцина требуется только один раз в жизни женщины. Первичная профилактика, в том числе для мытья рук и ограничение контактов с больными лиц, обеспечивает некоторую защиту, но не профилактической мерой является полностью эффективным.
Все лица,> 50 лет, других групп риска осложнений от гриппа, бытовые контакты с высокой степенью риска лиц, а также работники здравоохранения должны получить инактивированной вакцины против гриппа, как это было рекомендовано Консультативным комитетом по практике иммунизации (ACIP), Центры борьбы с болезнями и профилактике болезней (CDC). (Strong рекомендации; доказательства уровень I). Вакцины ориентации пневмококковой инфекции и гриппа остаются основой для предотвращения CAP. Пневмококковой вакцины полисахаридов и инактивированной вакцины против гриппа рекомендуется для всех пожилых людей и для молодых людей с заболеваниями, которые ставят их на высокий риск заболеваемости пневмонией и смертности (21) . Новых живых ослабленных вакцин против гриппа рекомендуется для здоровых лиц 5 - 49 лет, в том числе медицинских работников (21) . Постлицензионный эпидемиологических исследований документально эффективности пневмококковой вакцины полисахарида для профилактики инвазивных инфекций (бактериемии и менингита) среди пожилых людей и молодых взрослых с определенными хроническими заболеваниями (22) . Общая эффективность против инвазивной пневмококковой болезни среди лиц> 65 лет составляет 44% - 75% (22) , хотя эффективность может уменьшаться с увеличением возраста. Эффективность вакцины против пневмококковой инфекции в иммунитетом лица является менее ясной, и результаты исследований оценки ее эффективности от пневмонии без бактериемии были неоднозначными. Вакцины показали, чтобы быть рентабельным для общей популяции взрослых 50 - 64 лет и> 65 лет (21) (22) . Второй дозы пневмококковой вакцины полисахарида после> 5-летнего перерыва было показано, быть безопасной, и лишь чуть больше, чем местные реакции наблюдаются после первой дозы. Поскольку безопасность третьей дозы не была продемонстрирована, нынешние руководящие принципы не указывают повторил ревакцинации. Пневмококковой конъюгированной вакцины ведется расследование для использования у взрослых, но в настоящее время только лицензируется для использования у детей раннего возраста (23) . Однако его использование у детей <5 лет удалось значительно снизить инвазивной пневмококковой бактериемии среди взрослых, а также (23) .
Вирусная пневмония
Большинство случаев заболевания вирусной пневмонией во время беременности, вызванные вирусами гриппа, и это особенно часто во время сезона гриппа, который в США в период с декабря по март. Клиническая картина не меняется при беременности, прививки период от 1 до 4 дней после заражения. Пациенты, как правило, инфекционные за день до появления симптомов и в течение 5 дней после этого. Пневмония, будь то первичная вирусная или бактериальная накладывается, является наиболее частым осложнением и развивается примерно в 12% беременных женщин с гриппом (9) . Несложный гриппа во время беременности лечится жаропонижающие и поддерживающее лечение. Противовирусная устойчивость структуры в последние годы колебались в зависимости от типа гриппа. В настоящее время противовирусная терапия рекомендуется для использования у беременных с гриппом. Терапия сокращает протекание болезни в среднем на один день, и может снизить риск развития пневмонии. Amantadines (амантадин и ремантадин) и ингибиторы нейраминидазы (осельтамивир и занамивир) являются препаратами в настоящее время доступны для использования во время беременности. Первичная пневмония гриппа не реагирует быть противовирусной терапии, и смертность остается высокой. К счастью, тяжелых первичных грипп встречается редко. Наложенные бактериальной пневмонии следует относиться с соответствующей схемы.
Ветряной оспы вирус ДНК-вирус, который вызывает ветряную оспу, как сообщается, имели распространение 0,5-0,7 на 1000 беременностей до широкого вакцинация была начата (24) . Серьезных и угрожающих жизни осложнений ветряной оспы является пневмония, которая развивается в 10% беременных женщин (24) . Это является серьезным осложнением у беременных женщин - смертности приближенных 15% даже в эпоху противовирусной терапии. Тем не менее, это заметно снизился по сравнению с смертности до 35-40% от наличия противовирусных препаратов. Управление ветряной пневмонии включает в себя лечение с внутривенным ацикловира, 10 мг / кг каждые 5 часов (4) . В дополнение к перинатальной передачи, внутриутробная инфекция была документирована в ветряной оспы вирус-инфицированных женщин и без пневмонии. Если ветряной иммуноглобулина дается в течение 96 часов после контакта с ветряной оспой, это может ослабить или предотвратить заражение восприимчивых беременных женщин. В США, CDC рекомендует использование ветряной иммуноглобулин (VariZIG), производимых в Канаде и доступно в соответствии с расширенной протокол доступа. Живых ослабленных вакцин ветряной противопоказаны во время беременности.
Грибные и паразитарные пневмонии
Грибные и паразитарные пневмонии оппортунистических инфекций и, как правило, наибольший результат в иммунитетом Саваоф, особенно у женщин с ВИЧ-инфекцией. Бластомикоз и гистоплазмоз наиболее распространенные грибковые пневмонии осложняет беременность и, как правило самоограниченными. Кокцидиоидомикоз происходит в эндемичных районах и может привести к пневмонии. Большинство грибковых пневмоний настоящее аналогично к вирусным и бактериальным воспалением легких. Беременные женщины со сложной грибковых инфекций, в том числе распространены болезни, получают кетоконазола и амфотерицин В, хотя и безопасности данных для долгосрочного использования во время беременности ограничены (25) . С ростом числа беременных женщин с ВИЧ-инфекцией, пневмоцистной пневмонии (РСР) является основной причиной синдрома приобретенного иммунодефицита (СПИД) в связи со смертью среди беременных женщин в США (26) . Смертность людей с ПКП, соответственно, на высоком уровне около 50%. Обработка с триметоприм-сульфаметоксазол или пентамидин. Пациенты с ВИЧ CD4 + T-лимфоцитов менее 200/uL, история ротоглотки кандидоз, или связанных со СПИДом болезней должны получать профилактику (26) . Предпочитаемый режим профилактических является триметоприм-сульфаметоксазол, один двойной силой таблетке в сутки. Профилактика составляет 90-95% эффективна в предотвращении лечащего врача.
Связанных с беременностью осложнений и пневмонии
Пневмония связано с широким спектром осложнений в небеременных человек, в том числе менингит, артрит, эмфизема легких, эндокардит, сепсис, сердечная недостаточность, тяжелый острый респираторный дистресс-синдром (ТОРС) и почечной недостаточности. Это происходит в подобных номеров в беременную женщину. Кроме того, CAP может вызвать целый ряд связанных с беременностью осложнений. Самый большой риск заключается преждевременных родов. Преждевременные роды этот показатель составляет 44% были зарегистрированы у женщин с CAP, а также преждевременных родов наблюдается у трети женщин (27) . Некоторые данные свидетельствуют о том, что преждевременные роды чаще, когда женщина с пневмонией сопутствующие условия. В последнее время термин и преждевременных разрыв плодных оболочек было показано должно быть увеличено в женщин с вирусными и бактериальными пневмонии (28) . Рождение веса новорожденных, рожденных от женщин с ВП, как сообщается, будет значительно ниже, чем в среднем, и есть почти в два раза увеличенный риск для плода ограничение роста (относительный риск 1,86, 95% ДИ 1.01-3.45) (28)(29). Хотя фетального гемоглобина был повышенным сродством к кислороду, что способствует трансплацентарный кислорода к плоду, отмеченные материнской гипоксемии может привести к компромиссу плода. Для обеспечения адекватной оксигенации, мы пытаемся сохранить материнской PaO 2 более 65 мм рт. Некоторые эксперты предлагают доставку в критическом состоянии, женщина с CAP. Это должно быть индивидуально, потому что данные отсутствуют, поскольку в пользу женщины и плода. Связь между объемом больницы и смертности больных, которые госпитализированы при остром инфаркте миокарда, сердечная недостаточность, или воспаление легких, остается неясным. Известно также, является ли объем порог для такого объединения не существует. В недавнем исследовании (30) , допуск к объему больницу выше была связана со снижением смертности от острого инфаркта миокарда, сердечной недостаточности, пневмонии, несмотря на наличие объема порог, выше которого условия и более конкретные больницы объем уже не в значительной степени связано со снижением смертности.
Резюме
Показатели являются инструментами, чтобы помочь пользователям руководящего измерения как масштабы и последствия осуществления руководящих принципов. Такие инструменты и меры могут быть показатели самого процесса, результаты, или обоих. Отклонения от рекомендаций, как ожидается, в доле случаев и соблюдения в 80% - 95% случаев, как правило, необходимо, в зависимости от показателя. Четыре конкретные показатели были отобраны принципы CAP, 3 из которых основное внимание уделяется вопросам лечения и один из которых касается профилактики:
- Первоначальный эмпирической терапии CAP должны быть совместимы с руководящего рекомендации. Имеются данные, которые поддерживают роль руководящих принципов, CAP и которые продемонстрировали снижение в цене, средняя продолжительность пребывания (ЛОС), а смертность, когда руководящие принципы следуют. Причины отклонения от принципов, должны быть четко описаны в медицинской карточке.
- Первая доза препарата для пациентов, которые должны быть приняты в больнице должны быть предоставлены в ED. В отличие от предыдущие руководящие принципы, конкретные временные рамки не рекомендуется. Начало лечения можно было бы ожидать в течение 6 - 8 часов в презентации, когда прием диагноз, вероятно, CAP. Пик на лечение без диагностики CAP, однако, может привести к неправильным использованием антибиотиков, с одновременным увеличением затрат, неблагоприятные события наркотиков, увеличилось антибиотик давление отбора, и, возможно, увеличить устойчивость к антибиотикам. Следует рассмотреть вопрос контроля за число пациентов, которые получают эмпирическое антибиотиков в ED, но попал в больницу без инфекционных диагноз.
- Данные о смертности для всех пациентов с ВП допущенных к палаты, палаты интенсивной терапии, или на высоком уровне единиц мониторинга должны быть собраны. Хотя инструменты для прогнозирования смертности и тяжести заболевания существуют, таких как PSI и пресечению критериев, соответственно, ничего "не даст стопроцентной гарантии. Общий уровень смертности среди всех пациентов с ВП в больницу, в том числе общей врачебной палаты, должны быть проверены и по сравнению с тяжестью скорректированные норм. Кроме того, особое внимание должно быть уделено процент больных с тяжелой CAP, как это определено в данном документе, кто признал, первоначально не-СИС или высокого уровня контроля единицы, и их смертности.
- Важно определить, какой процент пациентов из групп риска в своей практике фактически получает иммунизации против гриппа и пневмококковой инфекции. Профилактика инфекции явно более предпочтительным, чем того, чтобы лечить установленной инфекции, но ясно, что целевые группы находятся под вакцинированных. Попытка увеличить число охраняемых лиц является желательным конечной точки и, следовательно, цели оправдано. Это особенно верно в отношении гриппа, поскольку вакцины данные являются более убедительными, но важно, чтобы попытаться защитить от пневмококковой инфекции, а также. Охват 90% взрослых> 65 лет должна быть цель.
Благодарность:
Благодарность выразил д-р Роберт Хоффман П. Председатель, инфекционных болезней, Медицинский центр милосердия, Springfield, MA (США) за мнения экспертов, обзор и помощь в подготовке рукописи.
Дополнительная литература
World Health Organization
Streptococcus pneumoniae: Initiative for Vaccine Research (IVR)
U.S. Centers for Disease Control and Prevention
Pneumonia Can Be Prevented -- Vaccines Can Help
Ссылки
- Anand N, Kollef MH. The alphabet soup of pneumonia: CAP, HAP, HCAP, NHAP and VAP. Semin Respir Crit Care Med 2009;30:3-9
- Gazmararian JA, Petersen R, Jamieson DJ, et al. Hospitalizations during pregnancy among managed care enrollees. Obstet Gynecol 2002;100:94-100
- Shariatzadeh MR, Marrie TJ. Pneumonia during pregnancy. Am J Med 2006;119:872-876
- Goodnight WH, Soper DE. Pneumonia in pregnancy. Crit Care Med 2005;33:S390-397
- File TM. Community-acquired pneumonia. Lancet 2003;362:1991--2001
- Lim WS, van der Eerden MM, Laing R, et al. Defining community acquired pneumonia severity on presentation to hospital: an international derivation and validation study. Thorax 2003;58:377--82
- Halm EA, Teirstein AS. Clinical Practice. Management of community-acquired pneumonia. N Engl J Med 2002;347:2039-2045
- Roson B, Carratala J, Fernandez-Sabe N, et al. Causes and factors associated with early failure in hospitalized patients with community-acquired pneumonia. Arch Intern Med 2004;164:502--8
- Mandell LA, Wunderink RG, Anzueto A, et al. Infectious Diseases Society of America/American Thoracic Society Consensus Guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis 2007;44(suppl):S27-72
- Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia. Am J Respir Crit Care Med 2005;171:388--416
- Mortensen EM, Coley CM, Singer DE, et al. Causes of death for patients with community-acquired pneumonia: results from the Pneumonia Patient Outcomes Research Team cohort study. Arch Intern Med 2002;162:1059--64
- van der Eerden MM, Vlaspolder F, de Graaff CS, et al. Comparison between pathogen directed antibiotic treatment and empirical broad spectrum antibiotic treatment in patients with community acquired pneumonia: a prospective randomized study. Thorax 2005;60:672--8
- Fields BS, Benson RF, Besser RE. Legionella and Legionnaires' disease: 25 years of investigation. Clin Microbiol Rev 2002;15:506--26
- Arancibia F, Bauer TT, Ewig S, et al. Community-acquired pneumonia due to gram-negative bacteria and Pseudomonas aeruginosa: incidence, risk, and prognosis. Arch Intern Med 2002;162:1849--58
- Ramirez JA, Bordon J. Early switch from intravenous to oral antibiotics in hospitalized patients with bacteremic community-acquired Streptococcus pneumoniae pneumonia. Arch Intern Med 2001;161:848--50
- File TM. Community-acquired pneumonia. Lancet 2003;362:1991--2001
- Meneґndez R, Torres A, Rodrıґguez de Castro F, et al. Reaching stability in community-acquired pneumonia: the effects of the severity of disease, treatment, and the characteristics of patients. Clin Infect Dis 2004;39:1783--90
- Almirall J, Bolibar I, Vidal J, et al. Epidemiology of community-acquired pneumonia in adults: a population-based study. Eur Respir J 2000;15:757--63
- Arancibia F, Ewig S, Martinez JA, et al. Antimicrobial treatment failures in patients with community-acquired pneumonia. Am J Respir Crit Care Med 2000;162:154--60
- Waterer GW, Somes GW, Wunderink RG. Monotherapy may be suboptimal for severe bacteremic pneumococcal pneumonia. Arch Intern Med 2001;161:1837--42
- Harper SA, Fukuda K, Uyeki TM, et al. Prevention and control of influenza: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep 2005;54:1--40
- US Department of Health and Human Services. Sepsis and CAP: partnerships for diagnostics development. RFA no. RFA-AI-04-043. Available at: http://grants.nih.gov/grants/guide/rfa-files/RFA-AI-04-043.html Accessed 15 August 2010
- Lexau CA, Lynfield R, Danila R, et al. Changing epidemiology of invasive pneumococcal disease among older adults in the era of pediatric pneumococcal conjugate vaccine. JAMA 2005; 294:2043--51
- Harger JH, Ernest JM, Thurnau GR, et al. Risk factors and outcome of varicella-zoster virus pneumonia in pregnant women. J Infect Dis 2002;185:422-427
- Whitt ST, Koch GA, Fender B, et al. Histoplasmosis in pregnancy. Arch Intern Med 2004;164:454-458
- Ahmad H, Mehta NJ, Mikal VM, et al. Pneumocystis carinii pneumonia in pregnancy. Chest 2001;120:666-671
- Banhidy R, Acs N, Puho EH, et al. Maternal acute respiratory infectious diseases during pregnancy and birth outcomes. Eur J Epidemiol 2008;23:29-35
- Sheffield JS, Cunningham FG. Community-acquired pneumonia in pregnancy. Obstet Gynecol 2009;114:915-922
- Jin Y, Carriere KC, Marrie TJ, et al. The effects of community acquired pneumonia during pregnancy ending with a live birth. Am J Obstet Gynecol 2003;188:800-806
- Ross JS, Normand ST, Wang Y, et al. Hospital volume and 30-day mortality for three common medical conditions. N Engl J Med 2010;362:1110-1118
Опубликован: 21 September 2010
Dedicated to Women's and Children's Well-being and Health Care Worldwide
www.womenshealthsection.com


