Окончание срока обслуживания: оценка боли и управленияWHEC практики Бюллетень и клинических управления Руководство для медицинских работников. Образования гранта, предоставленного здоровья женщин-образовательный центр (WHEC). Неадекватное лечение болей является результатом нескольких факторов, связанных как пациентов, так и врачей. Образование и открытого общения являются ключом к преодолению этих препятствий. Каждый член команды здравоохранения должны усилить точной информации о боли с пациентами и их семьями. Врач должен начать разговор о боли, особенно в отношении использования опиоидов, как несколько пациентов будет поднимать вопрос самим или даже выражать свою озабоченность если они специально не попросили (1). Поощрение пациентов, чтобы быть честными о боли и других симптомов, также очень важно. Клиницисты должны гарантировать, что пациенты понимают, что боль является мульти? Мерных и подчеркнуть важность разговора? ING члену команды медиков о поз? Sible причины боли, такие как эмоциональные или духовные страдания. Команда здравоохранения и пациентом следует изучить психосоциальных и культурных факторов, которые могут повлиять на самоотчеты боли, такие как озабоченность по поводу стоимости лекарств. Распространенность боли в конце жизни меняется, с диапазоном от 8% до 96% в отчетах (2). Потому что боль часто встречается в среде паллиативной и хосписной помощи, и знание правильного диагноза и нищеты имеет жизненно важное значение для всех членов междисциплинарной команды. Цель этой Заключительная серия Life Care является предоставление обзора оценки и управления боли в конце жизни, сосредоточив внимание на компоненты неотъемлемой обеспечивая оптимальный уход. В данном обзоре обсуждаются этиология боли в конце жизни и проблемы в эффективном управлении болью, оценка боли точно через использование клинических инструментов и других стратегий, включая использование переводчика, и выбрать соответствующие фармакологические и / или нефармакологические терапии для управления болью у пациентов во время конца периода жизни. Вопросы эффективного управления болиБоль может быть вызвана множеством факторов. Для пациентов с раком, наиболее распространенным источником боли является основной поражения или заболевания сам процесс. Кроме того, боль нередко усугубляются другими физическими симптомами и психосоциальные факторы, такие как тревожность или депрессия (31). Культурные и демографические факторы также могут Contrib? Уте отсутствия эффективного управления болью. Expres? Ния боли и использование обезболивающих отличаются в разных культурах. Например, испанской и филиппинской пациентов было показано, что неохотно сообщают о боли из-за боязни побочных эффектов или наркомания (2). Некоторые исследования показали, что черный и Его? Паники больных в онкологических центрах, менее вероятно, чтобы иметь эффективные анальгетики предписано (4). Даже тогда, когда эффективное опиоидов были предусмотрены, доступ может быть трудно, так как недостаточных запасов опиатов, более вероятно, в аптеках, в первую очередь небелых районах (3), (4). Общение с пациентами по уровню боли является жизненно важным аспектом ухода за пациентами в конце жизни. Когда есть очевидные отключиться в процессе общения между врачом и пациентом из-за отсутствия у пациента знание английского языка, переводчик не требуется. Отношение пациентов, которые являются препятствиями для эффективного облегчения боли включают в себя:
Есть несколько других способов врачи могут развеять опасения пациентов о обезболивающее:
Поощрение пациентов, чтобы быть честными о боли и других симптомов, также очень важно. Боль оценкиВ пятом жизненно важных, боль должна быть оценена так часто, как другие жизненно важные признаки и результаты должны быть хорошо документированы, для удобства всех членов команды здравоохранения (5). Боль является субъективным опытом, и, таким образом, пациент собственного доклада боль является наиболее надежным индикатором. Исследования показали, что боль недооценивается медицинских работников и завышена на сем? Илийский членов (5). Поэтому, важно, чтобы получить боль историю непосредственно от пациента, когда это возможно, в качестве первого шага к определению причины боли и выбрав соответствующие стратегии лечения. Если пациент не в состоянии устно общаться, другие стратегии должны быть использованы для определения характеристик боли, как будет обсуждаться. Вопросы следует задавать, чтобы выявить описания боли характеристик, включая его местоположение, распределение, качество, временной аспект, и намерения? Плотности. Кроме того, пациент должен быть вопрос о обострения или смягчения факторов. Боль часто чувствовали более чем в одной области, и врачи должны пытаться разглядеть, если боль является координационным, мультифокальные или обобщенной. Фокусное или мультифокальной боль обычно Инди? Кейтс основные повреждения тканей или повреждения, в то время как обобщенные боли могут быть связаны с поражением центральной нервной системы. Боль также может быть передан, как правило, показатель висцеральной боли. Качество боль относится к ощущения испытывает пациент, и она часто говорит о патофизиологии боли (6). Боль, которая хорошо локализована и описывается как ноющая, пульсирующая, острая, или давления нравится то, скорее всего, соматические Noci? Ceptive боль. Этот тип боли обычно связано с повреждением костей и мягких тканей. Диффузная боль, которую описывают как сжатие, судороги, или грызть, как правило, висцеральных ноцицептивных болей. Боль, которая описывается как жжение, покалывание, стрельба, или шок-как это невропатической боли, которые, как правило, в результате поражения, поражающее нервную систему. Временные аспекты боли относятся к ее начала (острый, хронический, или «прорыв»). Последнее наступление символ? Ризует острая боль, и есть сопровождающие признаки генерализованной гиперактивности Sympa? Синтетических нервной системы (потоотделение и повышение артериального давления и частоты сердечных сокращений). Острая боль в УрГУ? Союзник имеет определенную, ускоряющий фактор, и соответствующее лечение анальгетики будет облегчить боль. Когда острая боль развивается в течение нескольких дней с увеличением интенсивности, она называется подострый. Эпизодические, или прерывистым, боль возникает во время определенных периодов времени, на регулярной или нерегулярной основе (7). Хроническая боль определяется как боль, которая сохраняется в течение не менее трех месяцев за рамки обычного хода острого заболевания или травмы. Такая боль не сопровождается открытым поведением боли (гримасы, стоны) или свидетельство о симпатической гиперактивности. "Прорыв" это термин, используемый для описания временного обострения сильные боли над базовой умеренная боль (8). Перерыв? Через боль может быть боль инцидента или боли, которые осаждают добровольный акт (например, движение или кашель), или может происходить без ускоряющих событий. Часто прорыв боль является следствием недостаточного лечения боли. Документация интенсивности боли является ключевым, так как несколько решений лечения зависит от интенсивности боли. Например, тяжелая, сильная боль требуется срочная помощь, которая влияет на выбор препарата и способа введения. Многие оценки? Ния были разработаны средства, а среди наиболее часто используемых инструментов Висконсин краткую анкету боли, боли оценке Мемориал карты, и вопросник McGill Pain (краткая форма) (9). Простые формы измерительной боли включают численного рейтинга (пациенты ставка боль по шкале от 0 до 10) и визуальной аналоговой шкалы (ставка пациентов боль по линии от 0 до 10). Вербальные шкал, которые позволяют пациенту описывают боль как "мягкий", "умеренный", или "тяжелые", также были признаны эффективными. Некоторые пациенты, однако, могут испытывать боль трудности рейтинге использовании даже простые весы. В неопубликованном исследовании с участием 11 взрослых, больных раком, Wong-Baker ЛИЦА масштаба, разработанный для использования в педиатрической настройки, оказалось самым простым в использовании из трех боли инструменты оценки, которые включают лицами для оценки боли (7). Wong-Baker FACES Pain Scale Rating 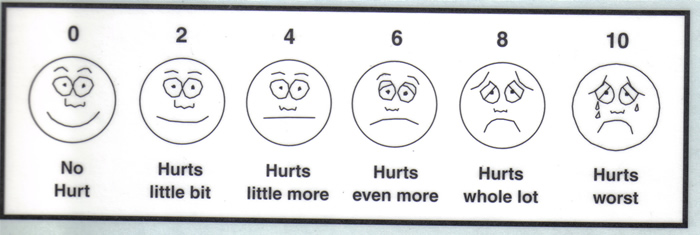 0-10 Pain Scale. Легкой, средней или тяжелой Примечание: эквивалентность этих двух шкал: 1. Нет боли наблюдаются или пациент отрицает боль - 0 из 10 2. Умеренная боль - с 1 по 3 из 10 3. Умеренная боль - от 4 до 7 из 10 4. Сильные боли - от 8 до 10 из 10 Функциональная оценка имеет важное значение. Здоровье? Ухода команды должны наблюдать за пациентом, чтобы увидеть, как боль ограничивает движений и следует спросить пациента или его семьи, как боль мешает нормальной деятельности. Определение функциональных ограничений может способствовать повышению соблюдение пациентом боли в отчетности и соблюдения обезболивающие меры, как клинически? Врачам можете обсудить соответствии с точки зрения достижения установленных функциональных целей (1). Физическое обследование может быть полезно при определении? Горно основной причиной боли. Экспертиза болезненные участки можно обнаружить признаков травмы, повреждение кожи или изменения в костных структур. При аускультации можно обнаружить аномальные дыхания или кишечник звуков; ударных можно обнаружить скопление жидкости и пальпации можно выявить болезненность. Неврологическое обследование должно проводиться для оценки сенсорных и / или двигателя потери и изменения в рефлексах. Во время осмотра, врач должен внимательно следить за невербальные сигналы, которые свидетельствуют боли, такие, как стон, морщась, и защитный ход? Отчетности. Эти сигналы особенно важно при обследовании пациентов, которые не могут устно сообщить о боли. Боль оценки в невербальной пациента / Advanced шкала деменции
Key:. 0-10 шкале Все> 4 требуется лекарство для комфорта Устранение болиСуществует никаких доказательств в поддержку конкретного человека болит? Управлении вмешательств у пациентов с некоторыми неизлечимыми заболеваниями, такими как сердечная недостаточность или деменция (10). Существует, однако, сильные доказательства в поддержку подходы к лечению рака боль? Именно, не steroi дал противовоспалительных препаратов (НПВП), опиоиды, и лучевой терапии (10). Бисфосфонаты были эффективны для боли в костях (10). Общие цели фармакологического управления ния боли включают (11)?:
Достижение первые четыре из этих целей лучше всего делать с использованием Всемирной организации здравоохранения (ВОЗ), три шага анальгетической лестницы, которая обозначает тип обезболивающее средство на основе выраженности болевого синдрома (12). Шаг 1 ВОЗ по лестнице предполагает использование ненаркотических анальгетиков, с или без адъювантной (со-анальный? Gesic) агент, умеренной боли (боль, которая оценивается от 1 до 3 по 10-балльной шкале). Шаг 2 лечение, рекомендуется? Рекомендованный для умеренной боли (оценка от 4 до 6), призывает к низкой дозы опиоидов, которые могут быть использованы в комбинации с шагом 1 ненаркотических обезболивающих для беспросветной боли. Шаг 3 лечение зарезервированы для сильной боли (оценка от 7 до 10) или боль, которая сохраняется и после лечения Шаг 2. Опиаты являются оптимальным выбором препарата на шаге 3, часто в более высоких дозах, чем в шаге 2. На любом этапе, не опиоидов и / или адъювант препараты могут быть полезны. Прежде чем описывать различные ненаркотических и опиоидных анальгетиков, два важных принципа, должны быть отмечены. Во-первых, лечение по данным ВОЗ анальгетической лестницы должна соответствовать интенсивности? Сивности боли, как описано пациента, независимо от того, лечение в предыдущем шаге была машина? Рид из. Например, если у пациента есть сильные боли при первоначальной оценке, лечение должно начинаться на шаге 3, не Шаг 1. Во-вторых, анальгетики должны быть введены вокруг круглосуточно дозирования, а не по мере необходимости. Мало того, что этот подход более эффективным при управлении болью, но она также позволяет избежать ненужной боли как подсказка для следующей дозы. Non-опиоидные анальгетики включают аспирин, ацетамино? Фен и НПВП. Они используются в основном для легкой боли (Шаг 1 из ВОЗ лестницы), а также может быть полезным в качестве со-анальгетиков в шагах 2 и 3. Парацетамол является одним из самых безопасных обезболивающих средств, но оно, по сути противовоспалительное действие. При введении в высоких дозах (4000 мг в день), препарат может вызывать нарушение функции печени;? Есть план, его следует избегать или использовать в более низких дозах для пациентов с почечной недостаточностью или печеночной недостаточности (13). НПВП являются наиболее эффективными для боли, связанной с воспалением. Среди наиболее часто используемых НПВП ибупрофен, напроксен, и indometha? КИН. Есть несколько классов НПВП, и ответ отличается среди пациентов; испытаний препаратов для конкретного пациента может быть необходимо для сдерживания моя, какой препарат наиболее эффективен (9), (15)?. НПВП ингибируют агрегацию тромбоцитов, что повышает риск кровотечения, а также может привести к повреждению слизистой оболочки желудка, что приводит к желудочно-кишечного кровотечения? Ния (38). Существует потолок в действие ненаркотических анальгетиков, то есть, дозы, за которой в дальнейшем нет обезболивающий эффект. Кроме того, многие побочные эффекты опиоидов, не может быть серьезным и может ограничить их использование или дозирования. Управление боли у взрослых По данным Всемирной организации здравоохранения (ВОЗ) Лестница
Умеренная боль (Этап 2) можно лечить с помощью analge? НИЦ агентов, которые являются комбинации парацетамола и опиоидов, такие как кодеин, оксикодон, или гидрокодон. Сильные опиоиды используются для сильной боли (шаг 3). Существует нет убедительных доказательств лучше? Ность одного опиоидных над другой (16). Морфин, оксикодон, гидроморфон, и фентанил являются наиболее широко используются опиоиды в Соединенных Штатах (17). Морфин является наиболее часто используемых опиоидных на шаге 3, и ее эффективность была создана (17). Морфий выпускается в обоих немедленного высвобождения и пролонгированного формы, и последняя форма может улучшить соблюдение пациентом. Замедленным высвобождением таблетки не следует измельченные, дробленые или жевать, так как это препятствует замедленным высвобождением свойства. Замедленным высвобождением форме оксикодон (Oxy? Контин) было показано, чтобы быть столь же безопасным и эффективным, как морфин, связанных с раком боль, и это может быть связано с менее распространенными побочными эффектами, особенно галлюцинаций и бреда (17). Оксикодон также доступна с немедленным высвобождением виде (Roxicodone). Гидроморфон и фентанила являются самыми мощными опиоидами, ни наркотиков должно быть уделено опиоидов пациенту. Гидроморфон, что в четыре раза мощным, как морфин, доступна в немедленным высвобождением форме. Пролонгированной формы гидроморфон был одобрен FDA в 2004 году, однако, продажи и маркетинг препарата было приостановлено производителя в 2005 году из-за возможности серьезных побочных эффектов при приеме с алкоголем (18). Фентанил является самым сильным опиоидным (примерно в 80 раз активность морфина) и доступна в качестве трансдермального доставки лекарственных средств системы (Duragesic) (18). Потому что пик поставки не происходит до 12 часов, альтернативные обезболивающего также должно быть дано изначально. Трансдермального фентанила является полезным для пациентов, которые не могут (или не хотят) принимать устные опиоидных (16). Из-за своей потенции, фентанил должны использоваться с крайней осторожностью, так как смерть была связана с его использованием. Врачи должны подчеркнуть для пациентов и их семей важность следования информации по назначению близко, и члены команды здравоохранения должны следить за использованием препарата. Эквивалентные обезболивающие дозы для фентанила трансдермального пластыря (37)
Использование метадона для облегчения боли значительно возросло за последние несколько лет, переходя от второй линии или третьей линии препарата первой линии лекарства для сильных болей у пациентов с неизлечимыми заболеваниями (19). Врачи должны быть хорошо осведомлены о фармакологических правильно? Связей метадона, а риск серьезных побочных эффектов, включая смерть, является высокой, когда препарат не вводили надлежащим (20). ? Один чал Ленге в использовании метадона заключается в Расхождение между его продолжительность эффекта (от четырех до шести часов) и его период полувыведения (диапазон: от 15 до 40 часов, средняя: от 24 до 36 часов) (21). Следовательно, если доза метадона увеличивается слишком быстро или слишком часто вводят, токсичные накопления? Ния препарата может привести к угнетению дыхания и смерти. При использовании метадона, крайнюю осторожность необходимо соблюдать при титровании препарата, и близкие оценки состояния пациента необходимо. Пропоксифен является опиоидным, который химически похож на метадон. Не рекомендуется для использования из-за токсичности даже в терапевтических дозах и отсутствие эффективности по сравнению с плацебо или ацетаминофен (1), (9), (15). Точно так же, MEP? Eridine не должны использоваться в условиях паллиативной помощи из-за ограниченной эффективности и потенциала для тяжелой токсичности. Агонист-антагонист опиоидов (налбуфин, буторфанол, и пентазоцин) не рекомендуется для использования с чистой опиоиды, поскольку они конкурируют с ними, что приводит к возможности симптомы абстиненции. В отличие от не опиаты, опиоиды, не имеют эффект потолка, а дозу можно титровать, пока боль уменьшается или побочные эффекты становятся неуправляемыми. Для опиоидов пациентов или пациентов, которые получали низкие дозы опиоидных слабым, начальная доза должна быть низкой. Немедленным высвобождением морфин, гидроморфон, и оксикодон самые лучшие варианты (9). Для пациентов, которые принимали сильных опиоидов и боль сохраняется, дозу можно титровать на ежедневной основе до боли находится под контролем. Более одного маршрута опиоидных администрации будут необходимы многим пациентам в течение конца жизни уходе, но, в общем, опиоиды должны быть в устной форме, так как этот маршрут является наиболее удобным и наименее расхо? SIVE. Для пациентов, которые испытывают трудности при глотании, трансдермальный путь предпочтительнее парентерально. Внутривенного и подкожного маршруты должны быть зарезервированы для пациентов, которые имеют боль кризисов или значительных прерывистый боли (22). Внутримышечные инъекции следует избегать. Extra (спасение) доз опиоидов необходимые для прорыва боли. Ни один человек опиоидных был показан, чтобы быть лучше, чем другой для прорыва боли (23). Наиболее подходящим вариантом является немедленным высвобождением формы одного и того же опиоидов в ROU? Зуб использование для контроля боли. Этот подход увеличивает эффективность при минимизации риска побочных эффектов. Однако, если фентанила или метадона обычно используется препарат, морфин или гидроморфон должны быть использованы для спасения дозах. Спасение доза должна быть от 5% до 15% от 24-часовой дозы (22). Спасательная дозы могут повторяться с интервалом определяется путем введения; пероральные дозы можно повторять каждые час, подкожные дозы могут быть предоставлены каждые 30 минут, и внутривенно ум дозах может быть дано каждому от 5 до 10 минут?. Если три или более доз спасательных необходимо в течение 24-часового периода, доза обычно используется препарат следует титровать от 25% до 100%, в зависимости от интенсивности боли (22). Существует ограниченное доказательства того, что трансмукозального фентанил обеспечивает более быстрое боли для прорыва боли, чем морфин. Когда боль плохо поддается повышенными дозами опиоидов, другие подходы должны быть рассмотрены, в том числе альтернативных путей введения, использования альтернативных опиоидами (опиоидными называется вращением или опиоидной переключение), использование совместно анальгетиков, и не? Фармакологические подходы. Опиоидная вращения была показана предложить улучшения в более чем 50% пациентов, которые имеют хронические боли и плохой ответ на один опиоидных (24). При изменении пути введения или опиоидной, дозы опиоидных нового должно быть от 50% до 75% Эквивалентные обезболивающие дозы (24). Факты свидетельствуют о том, что традиционно рекомендуется Эквивалентные обезболивающие дозы для фентанила трансдермального пластыря являются суб-терапевтических больных с хронической раковой боли, и более агрессивный подход может быть оправданным. Побочные эффекты опиоидов: опиоиды связаны со многими побочными эффектами, наиболее заметным из которых является запор, происходящих почти в 100% случаев. Универсальность этого мандата побочный эффект, что как только продлил лечения опиоидной начинается, профилактическое лечение с помощью слабительных также должна быть начата. Толерантность к другим побочным эффектам, таким как тошнота и седативный эффект, как правило, развивается в течение трех-семи дней. Некоторые пациенты могут утверждать, что они являются "аллергический", чтобы опиоидов. Это важно для врача, чтобы исследовать то, что пациент испытал, когда препарат был сделан в прошлом, так как многие пациенты неверно истолковывают побочные эффекты, как аллергия. Правда аллергия на опиоидные редко (1), (9). Пациенты и их семьи также опасаются, что высокие дозы опиоидов может ускорить смерть (так называемый двойной эффект); это подкреплены исследованиями. Когда опиоиды назначаются, тщательно документации? Ния истории болезни пациента, обследования, лечения? MENTS, прогресс и план ухода особенно важно с юридической точки зрения. Это документацию? Ции должны предоставить доказательства того, что пациент является функционально лучше с лекарство, чем без него (15). Кроме того, врачи должны отметить доказательств каких-либо дисфункции или злоупотребления. Адъювантная агентов: адъювантной (совместно анальгетик) средства часто используются в сочетании с опиоидами и, как правило, значи Эред после употребления опиоидов была оптимизирована (15)?. Основным показанием для этих препаратов является дополнительной поскольку они могут оказать помощь в конкретных ситуациях, особенно невропатической боли. Примеры адъювантной препаратов трициклических антидепрессантов? Сантс, кортикостероиды, противосудорожные препараты, и местные анестетики (см. таблицу ниже) . Трициклические антидепрессанты рекомендуется для жжение, жгучая боль, непрерывная или когда основной депрессия или бессонница является настоящим (24). Другой класс анти? Антидепрессанты, селективные ингибиторы обратного захвата серотонина (СИОЗС), была относительно неэффективной, поскольку analge? Агентами SIC (25). Противосудорожные предлагаются для невропатической боли и стреляющая, приступообразная боль (25). Низкие дозы преднизолона были признаны эффективными для васкулитный нейропатия, боли в костях и других, связанных с раком боль. Вспомогательных анальгетиков
*доз являются руководящими принципами; фактические дозы должны определяться на индивидуальной основе. Нефармакологические управленияНесколько нефармакологические подходы терапию? Терапевтических дополнением к обезболивающее лекарство, уменьшив необходимость в более высоких дозах и, возможно, сведение к минимуму побочные эффекты. Эти меры могут помочь снижению боли или страдания, которые могут быть Contrib? Uting на болевые ощущения. Подходы включают паллиативная лучевая терапия, дополнительные / альтернативные методы, манипулятивный и тела на основе методов и когнитивных / поведенческих методов. Выбор конкретного нефармакологические вмешательства на основе предпочтений пациента, который, в свою очередь, обычно основывается на успешном опыте в прошлом. Паллиативная лучевая терапия является эффективным для управления, связанных с раком боль, особенно метастазов в кости (26). Костные метастазы являются наиболее часто Последующие причин, связанных с раком боль;? 50% до 75% пациентов с метастазами в кости будет иметь боли и нарушения подвижности. Внешняя лучевая терапия является основой лечения боли, связанной с метастазами в кости. По крайней мере некоторые ответа происходит в 70% до 80% пациентов, а средняя продолжительность боли, как сообщается составлять от 11 до 24 недель. Это занимает от одного до четырех недель для оптимального терапевтического результата (26). Тем не менее, паллиативная лучевая терапия стала спорным вопросом. Хотя выгоды от приятель? Liative лучевой терапии, хорошо известны и наиболее хосписа и онкологии специалисты считают, что паллиативная лучевая терапия является важным, это удовольствие? Ния подход предлагается примерно на 24% Medicare сертифицированных хосписы автономный, с менее чем 3% пациентов хосписа проходит лечение (27). Возмещение вопросы представляют основным препятствием к использованию паллиативной лучевой терапии, а также стоимость лечения непомерно высока для многих хосписах, особенно мелких. Среди других препятствий для использования паллиативной лучевой терапии короткая продолжительность жизни, проблемы транспортировки пациента неудобства, и отсутствие знаний о преимуществах паллиативной лучевой терапии в основной общине (28). Два наиболее распространенных дополнительных / альтернативных методов для облегчения боли являются акупунктура и йога. Acupunc? Туры включает в себя введение игл под кожу, чтобы стимулировать периферические нервы, чтобы обеспечить облегчение боли. В целом, рельеф происходит от 15 до 40 минут после стимуляции. Рельеф-видимому, связана с высвобождением эндорфинов и восприимчивости к гипнозу (1). Эффективность акупунктуры для reliev? Боль ING не была доказана, так как исследуемые образцы были небольшими. Однако, это может быть полезно для опорно-двигательной и нервной боли (29). Хатха-йога является филиалом йоги чаще всего используется в медицинском контексте, и это было показано, обеспечить облегчение боли для пациентов с остеоартритом и кистевого туннельного синдрома, но это не была изучена у пациентов в конце жизни. Йога может помочь облегчить боль косвенно У некоторых пациентов через его воздействие на снижение тревожности, повышение силы и гибкости? Восприимчивости, а также укрепление дыхания (30). Йога также помогает пациентам испытывать чувство контроля. Манипулятивные и тела на основе метода включают применение холода или тепла, массажа и вибрации? Ния, позиционирование, и физические упражнения. Применение холода и жары особенно полезны для местных? Зуется боли и были признаны эффективными для связанных с раком боли, вызванной метастазами в кости или нервов участия, а также для предотвращения прорыва инцидента боли (1). Переменный применение тепла и холода может быть успокоительным для некоторых пациентов, и он часто сочетается с другими не-фармакологических вмешательств. Холодная могут применяться с помощью обертывания, гель пакеты, мешки льда и ментолом. Она обеспечивает облегчение боли, связанной с скелетные мышечные спазмы индуцированного повреждения нерва и воспаление суставов. Холодная приложения не должны использоваться для пациентов с заболеваниями периферических сосудов. Тепло может применяться как сухие (грелку) или влажным (горячая обертывание, ванны из воды) и должны применяться в течение не более 20 минут за один раз, чтобы избежать гореть? ING кожи. Тепло не должно применяться к области уменьшилось ощущение или с недостаточным кровоснабжением, или для пациентов с нарушениями свертываемости крови. Массаж, который в целом можно определить как поглаживание, сжатие или ударные, привело к значительному и немедленное улучшение боли в больницах? Кусочек установка (31). Оба массажа и вибрации, прежде всего, эффективной для мышечные спазмы, связанные с напряжением или повреждение нерва, и массаж может осуществляться с одновременным применением тепла или холода. Массаж может быть вредным для пациентов с коагуляции? Ния отклонений или тромбофлебит. Non-фармакологические управления боли также включает в себя когнитивный / поведенческие подходы, такие как расслабление и дыхание, образы, и отвлекающих факторов. Ориентированных расслабление и дыхание может помочь уменьшить боль, ослабляя напряжение мышц. Прогрессивная мышечная релаксация, в котором пациенты следуют последовательности напряжения и расслабления групп мышц, позволило пациентам чувствовать себя лучше контролировать и испытывать меньше боли (1). Этот метод следует избегать, если мышцы напряглись будет слишком болезненным. Ориентированных расслабление и дыхание помогающие отвлечься от боли. Другие методы distrac? Ния включают чтение стихотворения, размышляя со спокойной фразой, смотрят телевизор или кино, играете? ING карт, в гостях у друзей или участвуют в ремеслах. Образы является одним из наиболее эффективных познавательных стратегий для облегчения боли и работает ESPE? Бенно хорошо, когда речь идет, как много сайтов и чувств, как возможно (32). Некоторые исследования показали, что эффективность музыкальной терапии похожа на релаксации для облегчения боли (32). Музыкальная терапия и арт-терапия также становятся все более широко используются в качестве нефармакологические опции для управления болью (33). Музыкальная терапия работает лучше, если руководствоваться отдельными подготовку в использовании, которые могут включать пациентов в выборе музыки, чтобы слышать, играя музыку на инструментах, или написания песен. Исследования показывают, что арт-терапия способствует смысле пациента благополучия (33). Создание искусство помогает пациентам и их семьям, чтобы исследовать мысли и страхи в конце жизни. Искусство терапевт может помочь создателям задуматься о последствиях искусства. Арт-терапия особенно полезна для пациентов, которым трудно выразить чувства словами, для физических или эмоциональных причин. Сокращение по оценке боли и управленияСокращение ABCDE была написана агентства по политике здравоохранения и науки, Министерство здравоохранения и социальных служб, здравоохранения рака боль. Хотя эта аббревиатура очень подходит для пациентов в конце жизни, независимо от их основного заболевания. A = Спросите о боли регулярно. Оценка боли систематически. Правовые и этические вопросы, относящиеся к Pain ManagementСтрах приостановление действия лицензии за ненадлежащее предварительно? Скрайбирования регулируемых веществ, также широко распространены, и лучшее понимание обезболивающее позволит врачам назначать точно, alleviat? ING озабоченность по поводу нормативного контроля. Врачи должны сбалансировать тонкая грань, с одной стороны, строгие федеральные правила, касающиеся назначения графику II опиоиды (морфин, оксикодон, метадон, гидроморфон) повышают страх по борьбе с наркотиками расследования, уголовные дела и гражданские иски (34). Тщательная документация по медицинской карте пациента в отношении обоснование для лечения опиоидной является существенным (34). С другой стороны, врачи должны придерживаться кодекса Американский Medi? Кал ассоциации этики, в котором говорится, что отказ от лечения боли является неэтичным. Код государства, в частности, говорится: "Врачи обязаны, чтобы облегчить боль и страдания и способствовать достоинства и самостоятельности умирающих пациентов в их заботе Это включает в себя обеспечение эффективного паллиативного лечения, хотя оно может предсказуемо ускорить смерть." (35). Кроме того, Американская медицинская ассоциация заявление по окончании срока жизни государства ухода, что пациенты должны иметь "надежные гарантии того, что физические и психические страдания будут тщательно участие в комфорте и пристально меры обеспечили" (35). Врачи должны рассмотреть правовые последствия недостаточного лечения боли и понимать риски ответственности, связанные как с неадекватным лечением и лечением в избытке. По-удовольствие? Ния боли несет в себе риск злоупотребления служебным положением ответственности, и этот риск будет расти как общее население? Ния становится лучше информировать о доступности эффективных подходов к боли в конце жизни (15). Создание злоупотребления служебным положением требует доказательств нарушения обязанностей и доказательства травм и повреждений. До разработки различных руководящих принципов для управления болью, это было трудно установить нарушение обязанностей, как этот принцип определяется несоблюдение стандартов лечения в специально отведенном специальности. С такими стандартами существующих в настоящее время, эксперт медицинских показаний может быть использован для демонстрации того, что практикующий не отвечают установленным стандартам медицинской помощи для лечения боли. Еще одно изменение в анализе злоупотребления служебным положением ответственность включает в себя травм и повреждений. Из-за боли может рассматриваться в отрыве от лечения болезней и потому, что необработанный боль может привести к долгосрочным физического и эмоционального ущерба, претензии могут быть сделаны за боль и страдания в одиночку, без смерть в результате противоправных или других вреда пациенту (36). РезюмеБеспросветная боль является большой страх у пациентов с неизлечимыми заболеваниями. Этот страх был обоснован результатами исследований demonstrat? ING в возрасте до лечения боли у пациентов с различными хроническими заболеваниями и даже для пациентов, включенных в паллиативной помощи и хосписов программ. Медики признали, что лечение боли является недостаточным. Медицинские работники должны стремиться к повышению их знаний о ключевых стратегиях для достижения высокого качества боли в конце жизни, как описано в данном курсе. Рекомендуемая литератураEnd-of-Life Decision Making Ссылки
|