Évaluation d'ultrasons de cicatrice utérineBulletin de pratique en matière de WHEC et directives cliniques de gestion pour des fournisseurs de soins de santé. La concession éducative a fourni par Health de Women's et centre d'éducation (WHEC). Entre 1996 et 2003 le taux césarien de la livraison aux Etats-Unis a augmenté considérablement from21.2% à 27.1%. Au-dessus de la même naissance vaginale d'intervalle après la naissance césarienne (VBAC) a diminué de 28.3% à 10.6%. Cette diminution peut être attribuée aux soucis concernant lesrisques pendant l'épreuve du travail, tel que la rupture utérine, estimée pour se produire dans 0.3-4.0% de grossesses avec l'histoire de la livraison césarienne (1). Une épreuve de travail après que la livraison césarienne précédente ait été acceptée comme manière de réduire le taux césarien global de la livraison. À peu d'exceptions, des améliorations principales des résultats nouveau-nés en raison du taux césarien accru de la livraison doivent être avérées encore. La maxime "une fois qu'un césarien, toujours un césarien", qui a dominé la pratique obstétrique aux Etats-Unis pendant presque 70 années, commençait à changer graduellement il y a approximativement 30 ans pendant que les améliorations du soin obstétrique rendaient une épreuve du travail après une livraison césarienne précédente plussûre pour la femme et le foetus. À mesure que le taux de VBAC augmentait, ainsi faisait le nombre de rapports bien-donnés de la publicité de la rupture utérine et d'autres complications pendant les épreuves du travail après les livraisons césariennes précédentes. En conséquence, beaucoup de médecins et hôpitaux ont discontinué la pratique tout à fait. Ce changement brusque dans la pratique a contribué au taux césarien de la livraison aux Etats-Unis augmentant encore, atteignantune haute absolue de 26.1% de 2002, alors que le taux de VBAC a diminué de 55% à 12.6% (2). Le but de ce document de passer en revue le rôle de l'ultrasonography dans l'évaluation de la cicatrice utérine après la livraison césarienne. Le risque pour des résultats obstétriques faibles dans une grossesse suivante a été montré pourêtre lié à la technique chirurgicale, avec la livraison césarienneclassique ayant le plus gros risque pour la rupture et pour abaisser des incisions de segment ayant un risque inférieur. La signification clinique de la déhiscence utérine de cicatrice chez les femmes avec la livraison césarienne précédente est également discutée. Prédominance :Grossesse après que la livraison césarienne soit un défi obstétrique commun et principal, avec la rupture utérine une de ses conséquences plus craintes. Il y a quatre décennies, enraison des implications catastrophiques de la rupture utérine, contribuant > à 30% des décès foetales, naissance vaginale après que la césarienne (VBAC) n'ait pas été considérée une option. Néanmoins, sa pratique est toujours une cause de conflit répandu. La rupture utérine symptomatique ou complète implique le mur utérin entier de l'extrusion des pièces foetales et du contenu intraamniotic dans la cavité péritonéale (3). Elle est accompagnée d'intraabdominal ou de saignée vaginale qui exige de l'intervention effective immédiate de sauver la mère et le foetus. En revanche, la rupture utérine asymptomatique, ou la déhiscence utérine de cicatrice, est habituellement diagnostiquée à l'heure de la livraison césarienne de répétition. Elle est définie comme séparation de la musculature utérine sans extravasation de contenu intraamnioticet de pièces foetales dans la cavité péritonéale. Habituellement de la déhiscence, la séparation n'implique pas la cicatrice utérine précédente entière, le péritoine recouvrant le défaut est intact, et saigner est absent ou minimal. Le taux de rupture symptomatique d'un utérus marqué est environ 3.8 par 1.000 épreuves de travail. Le taux de déhiscence utérine de cicatrice dans la littérature est environ 13 par épreuve 1.000 de travail, et il n'est pas sensiblement différentdu taux trouvé pendant l'exploration utérine manuelle après la naissance vaginale (4). Le taux de déhiscence est estimé environ 1.9 par 1.000 à l'heure de la répétition, la livraison césarienne élective. Le fait qu'on rapporte que la déhiscenceutérine se produit pendant la répétition, la livraison césarienne élective dans les patients asymptomatiques suggère que la grossesse avec la déhiscence utérine puisse continuer pendant une période indéterminée. Les critères prédictifs et diagnostiques conventionnels se corrèlent mal avec l'occurrence de la déhiscence de cicatrice. Facteurs de risque :En employant l'analyse multivariable, plusieurs conditionssont trouvées en tant que facteurs de risque indépendants pour la déhiscence utérine de cicatrice. Le nombre de livraisons césariennes précédentes a la corrélation la plus forte (OU de 2.37). Un autre facteur de risque dans la plupart des études est le taux de non-progressent du travail dans la première étape.Il est bien connu que les contractions dans un utérus marqué soient un facteur de risque pour le développement de la rupture utérine, et son association avec la disproportion cephalopelvic pourrait expliquer le rapport entre le manque de progresser dans la première étape et la déhiscence utérine de cicatrice. Ces résultats peuvent être expliqués par le fait que le tissu à côtéde la cicatrice utérine tend à être plus mince dans les patients avec les livraisons césariennes 1 ou plus précédentes et qu'il y a un manque de possibilités s'étendantes dans le tissu marqué (5). En outre, pendant le travail, l'origine généalogiquee de la tête foetale peut étirer le segment utérin inférieur, induisant dece fait la déhiscence. On le constate généralement que plus est épaisse la cicatrice utérine plus le taux de complications est inférieur. On peut postuler qu'une cicatrice plus épaisse est plus forte, et exécute ainsi mieux, que plus mince. Si l'épaisseur de la cicatrice utérine change avec la technique utilisée à la période de la fermeture de hysterotomy est encore inconnu interrogent. Une hypothèse est que l'épaisseur utérine de cicatrice est inchangée par le type de fermeture de hysterotomy. Les études ont montré que l'épaisseur utérine de cicatrice diminue progressivement après que les deux fermeture un ou de deux-couche mais ne change pas avec le mode de la fermeture de hysterotomy. L'épaisseur utérine de cicatrice demeure accrue même à 6 semaines après la mise bas, suggérant que le processus de la cicatrice utérine transformant se prolonge au delà de la période traditionnelle de postpartum (6). Multiparity peut avoir un effet protecteur contre la déhiscence dans quelques études (7). Une livraison et un VBAC vaginaux antérieurs sont associés à un taux plus élevé d'épreuves réussies de travail par rapport au travail dans les patients sans la livraison vaginale antérieure. Puisque le multiparity est associé à un travail plus court et à des taux inférieurs de dystocia, il peut offrir un effet protecteur contre la déhiscence due à l'exposition inférieure aux contractions et auxforces expulsive. Une autre conclusion intéressante est le rapport trouvé entre la déhiscence de cicatrice et la livraison utérines de preterm (21% de cas par rapport à 10.4% de commandes,p=0.002). Une explication a pu être l'association entre la livraison de preterm et l'infection/inflammation utérines. La présence des bactéries dans le mur utérin (procédé d'infection) peut affecter le tissu de cicatrice, accentuant sa partiecomme resistentia mineur de lieu et la rendant plus susceptible de la déhiscence. Ces résultats devraient être pris en compte toutes les fois qu'un patient présentant une histoire de la livraisoncésarienne précédente est admis pour le travail de preterm. En outre, les taux plus élevés de previa de placenta pourraient expliquer les résultats pendant que ces patients tendent à fournir le preterm dû à la saignée vaginale et à la crainte de ses conséquences catastrophiques (8). Induction/augmentation de travail : L'utilisation excessive de l'oxytocine peut être associée à la rupture utérine tels que l'augmentation de travail soigneuse devrait être pratiquée chez les femmes qu'essayer épreuve-de-travaillent. Les données contradictoires existent également si les diverses méthodesd'induction augmentent le risque pour la rupture utérine. La rupture utérine est notée dans quelques études avec l'utilisation de la prostaglandine a augmenté le risque 9/366 (2.5%) comparé aux femmes induites sans utilisation 15/1960 (0.8%) de prostaglandine. En dépit de ces analyses, elle reste peu claire si l'induction cause la rupture utérine ou si un facteur de risque associé tel que le statut cervical est la cause finale. L'université américaine des obstétriciens et des gynécologues (ACOG) a émis un avis de comité décourageant l'utilisation des prostaglandines pour la maturation ou l'induction cervicale chez les femmes essayant VBAC épreuve-de-travaillent jusqu'à ce que cette issue soit encore clarifiée. Type et endroit de cicatrice utérine : Les taux utérins de rupture sont les plus élevés avec les incisions classiques ou T-formées précédentes, avec une gamme rapportée de 4-9%. Il est difficile déterminer le risque pour la rupture avec une basse incision verticale précédente. La distinction de ce type d'incision de l'incision classique peut être arbitraire etla basse incision verticale est relativement rare. On estime qu'est de 0.8-1.1% pour la basse cicatrice verticale antérieure. Les femmes avec le type inconnu de cicatrice peuvent ne pas être au risque accru pour la rupture utérine. Ceci peut simplement se produire parce que la plupart des cas sont de basses incisions transversales antérieures non documentées. Parmi 3206 femmes avec la cicatrice inconnue dans le rapport de réseau de MFMU, la rupture utérine s'est produite dans 0.5% de épreuve-de-travaillent. Chauhan et autres en passant en revue 880 ruptures utérines maternelles pendant une période 20-year ont calculé les 40 décès périnatales dans 91.039 épreuve-de-travaillent pour un taux de 0.4 par 1.000 (9). Évaluation utérine de cicatrice avec l'ultrasonography :Les méthodes courantes de diagnostiquer la déhiscence incluent l'évaluation ultrasonographic de l'épaisseur utérine inférieure de segment par 2 et des ultrasons à trois dimensions ; et formation image de résonance magnétique ; celles-ci pourraient être considérées comme afin de permettrees à des femmesde faire des choix au courant concernant VABCs (10). Dans la période postopératoire immédiate, il est possible de suivre la progression de la morphologie de cicatrice d'ultrasonography. Chez les femmes qui ont la livraison césarienne primaire, il y ont une augmentation immédiate de l'épaisseur de la cicatrice utérine comparée à l'épaisseur myometrial preoperative, et puis une diminution progressive car la cicatrice est transformée. Elle est peu claire combien de temps l'utérus commence à transformer complet, et il est possible que les différences significatives entre les types de fermeture pourraient apparaître à plus longs intervalles de temps. En utilisant la formation imagede résonance magnétique suggère que transformer puisse ne pas êtredes jusqu'à 6 mois complets après chirurgie. Ces changements de l'épaisseur de cicatrice sont indépendant de la méthode de fermeture (un comparé à la deux-couche) et confirmé dans quelques études. L'évaluation effective de poste de l'incision utérine impliqued'identifier la cicatrice utérine dans la perpendiculaire plate sagittale médiane au mur utérin par approche de transabdominal oude transvaginal. La cicatrice est identifiée par une discontinuité dans l'architecture de l'utérus dans l'avion sagittal médian et est manifeste par une ligne hyperechoic ou hypoechoicperpendiculaire au mur de l'utérus. Si l'approche de transabdominal montre la visualisation faible de la cicatrice, l'ultrasonography de transvaginal est employé. 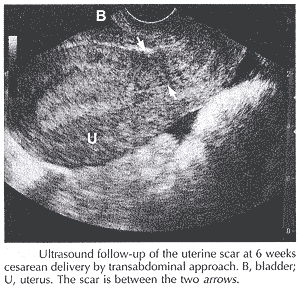 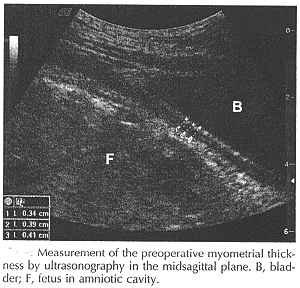
Les efforts antérieurs avec l'évaluation d'ultrasons de la cicatrice utérine se sont concentrés sur l'évaluation d'antepartum, et moins sur l'évaluation de postpartum de la réparation d'incision de hysterotomy. Les chercheurs ont élucidé l'histoire naturelle de l'épaisseur de cicatrice chez les femmes avec une cicatrice utérine antérieure et ont trouvé une corrélation entre l'épaisseur ultrasonographic et cliniquement déterminée à la livraison césarienne. Quelques études ont trouvé l'antepartum l'épaisseur qu'utérine de cicatrice se corrèle inversement avec le risque de rupture d'intrapartum, et cette évaluation d'intrapartum peut prévoir la rupture utérine d'intrapartum de limite avec un degré élevé d'exactitude (11). Diagnostic tôt et gestion de la déhiscence utérine : Puisque la rupture utérine peut être catastrophique, on lui recommande qu'épreuve-de-travailliez après que la livraison césarienne antérieure devrait seulement être essayée dans les établissements équipés pour répondre aux urgences, avec des médecins immédiatement disponibles pour fournir le soin émergent. Ainsi, un obstétricien et un personnel d'anesthésie doivent tous les deux être disponibles pour se conformer au ce des recommandations. Les recommandations pour la gestion des femmes subissant épreuve-de-travaillent après que la livraison césarienne antérieure soient principalement basées sur l'opinion experte. Des femmes essayant VBAC devraient être encouragées à entrer en contact avec leur fournisseur de santé promptement quand les membranes de travail ou rompues se produisent. La fréquence cardiaque foetale électronique continue (FHR) surveillant est prudente, bien que le besoin de surveillance intra-utérine de cathéter de pression soit discutable. Les études qui ont examiné FHR a modelé avant le signal utérin de rupture chronique que les signes derassurer, en particulier des decelerations ou bradycardie variables significatifs, sont la rupture utérine d'accompagnement de conclusion la plus commune. 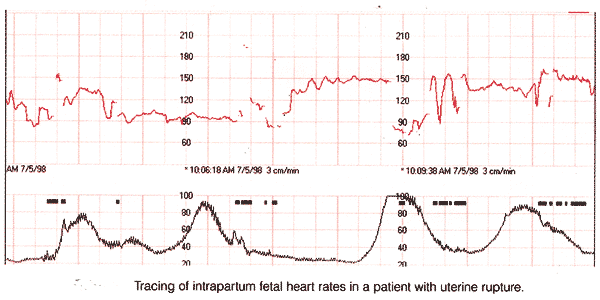
En dépit de la présence de à personnel proportionné àprocéder à la livraison césarienne de secours, l'intervention prompte n'empêche pas toujours des dommages ou la mort neurologiques foetaux. Si la décélération prolongée est précédée par variable ou decelerations en retard, les dommages foetaux peuvent se produire dès 10 minutes du début de la décélération terminale.L'analgésie épidurale ne masque pas les signes et les symptômes de la rupture utérine. La plupart des individus n'explorent pas par habitude l'utérus afin de détecter la déhiscence asymptomatique de cicatrice après VBAC. Cependant, pendant le travail ou après que la saignée vaginaleexcessive de la livraison ou l'hypotension maternelle devrait être promptement évaluée comprenant l'évaluation pour la rupture utérine possible. L'hystérectomie de Peripartum est habituellement effectuée pour l'hémorragie obstétrique représentant un danger pour la vie et peut être considérée comme événement "près de manque". événements "évités de justesse", définis comme "complication obstétrique représentant un danger pour la vie grave rendant nécessaire une intervention médicalepressante pour empêcher la mort probable de la mère" (12). Lesdécès maternelles mondiales de l'hémorragie ont augmenté. Lacause de cette élévation est incertaine, mais on l'a suggéré qu'ilpuisse lier aux changements du modèle de la grossesse, y compris un nombre croissant des livraisons césariennes. Sommaire :En conclusion, il est possible d'évaluer, d'une mode longitudinale, la cicatrice utérine par ultrasonography dans la période postopératoire et pendant l'antepartum. La variation significative est vue avec le temps dans l'épaisseur de cicatrice, et peut être indépendante du type utérin de fermeture. Des facteurs qui peuvent identifier des femmes en danger de la déhiscence utérine de cicatrice parmi des femmes essayant VBAC sont identifiés comme travail de preterm, manque de progresser pendant la première étape des livraisons césariennes de travail et précédentes, infection postchirurgicale. Multiparity peut avoir un effet protecteur contre la déhiscence. La connaissancecurative enroulée par Myometrial peut ouvrir des domaines de romande recherche pour l'intervention thérapeutique potentielle chez l'homme pour réduire le risque de rupture pendant l'épreuve du travail après la livraison césarienne antérieure.References: - Menacker F. trends in cesarean rates for first births and repeat cesarean rates for low-risk women: United States, 1990-2003. Natl Vital Stat Rep 2005;54:1-8
- Kieser KE, Baskett TF. A 10-year population-based study of uterine rupture. Obstet Gynecol 2002;100:749-753. (Level II-3)
- Ofir K, Sheiner E, Levy A et al. Uterine rupture: Differences between a scarred and an unscarred uterus. Am J Obstet Gynecol 2004;191:425-429
- Cunningham FG, Leveno KJ, Bloom SL et al. Williams Obstetrics. Twenty-second edition. New York, McGraw-Hill, 2005
- Kieser KE, Baskett TF: A 10-year population-based study of uterine rupture. Obstet Gynecol 2002;100:749-753
- Hamar BD, Saber SB, Cackovic M et al. Ultrasound evaluation of the uterine scar after cesarean delivery. Obstet Gynecol 2007;110:808-813
- Hendler I, Bujold E. Effect of prior vaginal delivery or prior vaginal birth after cesarean delivery on obstetric outcomes in women undergoing trial of labor. Obstet Gynecol 2004;104:273-277
- Bashiri A, Burstein E, Rosen S et al. Clinical significance of uterine scar dehiscence in women with previous cesarean section delivery. J Reprod Med 2008;53:8-14
- Chauhan SP, Martin JNJr, Henrichs CE et al. Maternal and perinatal complications with uterine rupture in 142,075 patients who attempted vaginal birth after cesarean delivery: a review of literature. Am J Obstet Gnecol 2003;189:408-417
- Mercer BM, Gilbert S, Landon MB et al. Labor outcomes with increasing number of prior vaginal births after cesarean delivery. Obstet Gynecol 2008;111:285-291
- Asakura H, Nakai A, Ishikawa G et al. Prediction of uterine dehiscence by measuring lower uterine segment thickness prior to the onset of labor: evaluation by transvaginal ultrasonography. J Nippon Med Sch 2000;67:352-356
- Knight M, Kurinczuk JJ, Spark P et al. Cesarean delivery and peripartum hysterectomy. Obstet Gynecol 2008;111:97-105
©
Le Centre pour la Santé et Éducation des Femmes
|


